A vasculopatia livedoide (VL) é uma infecção de pele incomum e com uma evolução crônica e recidivante. Apesar das definições mais antigas, não se trata de uma vasculite, mas sim de uma patologia trombo-oclusiva que se deve à deposição e formação de trombos de fibrina na microcirculação dérmica.
A VL pode ser classificada como primária (idiopática) ou secundária a diversas patologias autoimunes, trombofilias (hereditárias ou adquiridas) ou neoplasias (hematológicas ou sólidas).
Clinicamente, apresenta-se com a existência de máculas e pápulas eritematopurpúricas punctiformes/lenticulares, com acometimento usual do terço inferior das pernas e que cursa com o aparecimento de úlceras extremamente dolorosas que cicatrizam lentamente, sob a forma de atrofia branca(1).
Estima-se que, em média, um a cada 100 mil habitantes seja acometido por essa doença, sendo que a incidência é três vezes maior em mulheres do que em homens(2).
O uso de laser ou ledterapia de baixa intensidade tem se mostrado muito eficiente nos tratamentos de diversos tipos de ulcerações em pele e em mucosa oral, como nos casos de mucosite relacionada a radioterapia e quimioterapia em pacientes oncológicos.
Nesse escopo, este artigo visa a discutir o relato de um caso clínico em que foi realizado o tratamento de três lesões de VL com uso exclusivo de laser e ledterapia como terapia de uso externo, sem utilização de nenhum tipo de medicamento de uso externo ou curativos medicamentosos.
Vasculopatia livedoide: relato de caso
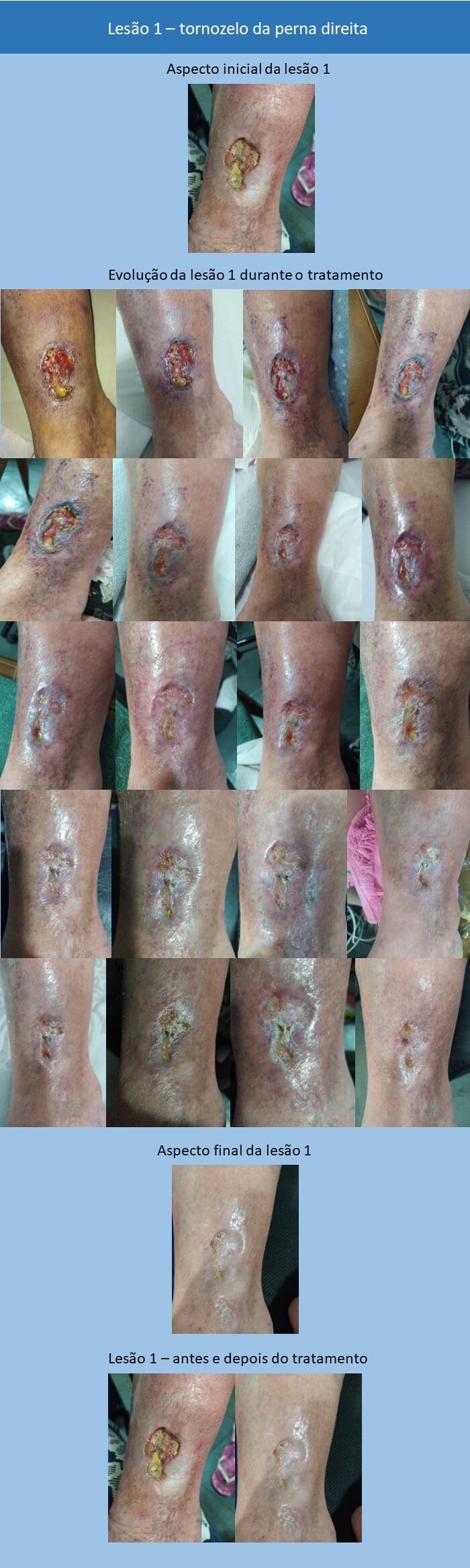
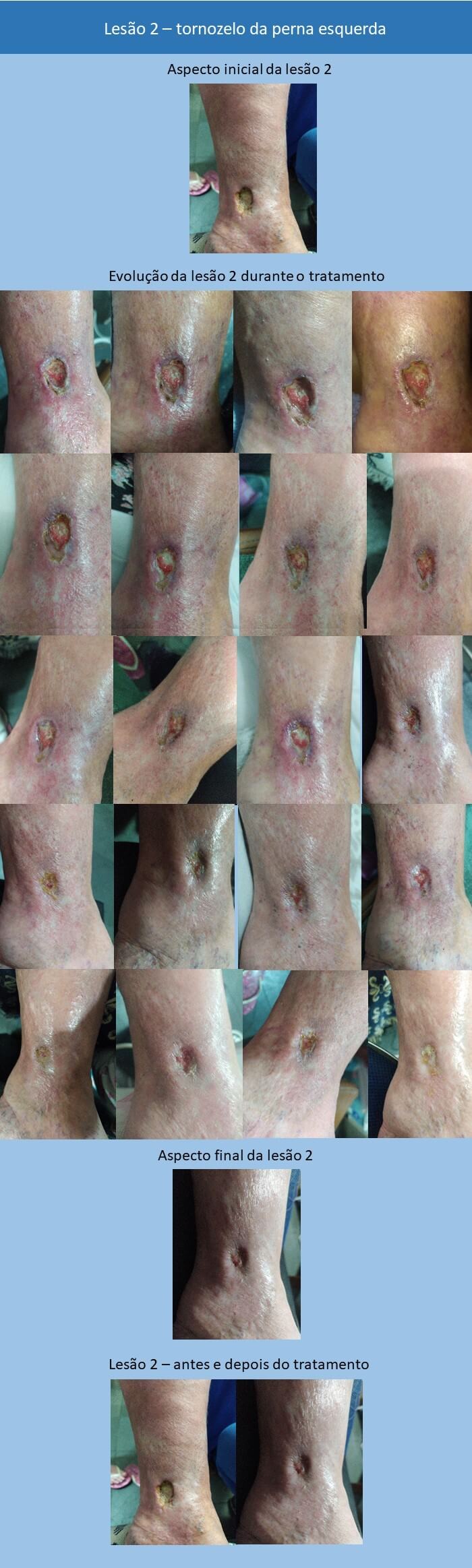
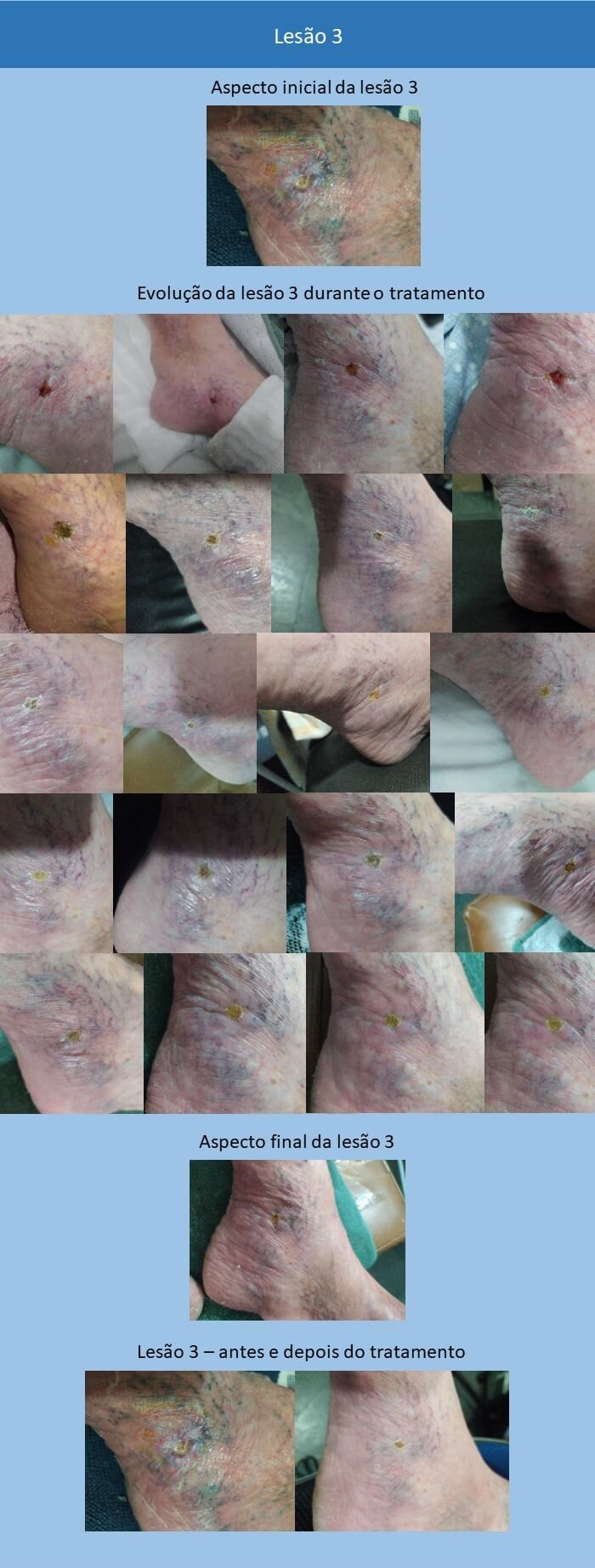
Paciente de sexo feminino e 63 anos, denominada M.A.A.L., apresenta três lesões ulceradas nos membros inferiores direito e esquerdo, há aproximadamente seis anos. Tais lesões provocam dores fortes que impedem a paciente de caminhar por distâncias maiores. Segundo informações da paciente (SIP), em uma escala de dor que vai de 0 a 10, sendo 0 sem dor e 10 a dor mais forte já sentida, ela relatou estar entre 8 e 9.
Seu diagnóstico foi realizado por cirurgião vascular, que acredita tratar-se de sequela após remoção de varizes, realizada anteriormente por outro cirurgião há aproximadamente 10 anos.
A paciente faz uso contínuo de Varfarina 5 mg 2x ao dia, Diosmin 450 mg + 50 mg 3x ao dia, losartana potássica 50 mg 1x ao dia, sinvastatina 40 mg 1x ao dia e amilorida 25/2,5 mg 1x ao dia. Pode-se ainda considerar o uso de dipirona sódica 500 mg como uso contínuo, pois ela relata tomar diariamente duas vezes ao dia para controle da dor.
As lesões apresentam exsudato purulento e derramamento de líquido extracelular, bordas elevadas avermelhadas e centro mais baixo amarelado (aspecto de vulcão), com medidas diversas variando entre 3 cm e 5 cm de largura e aproximadamente 0,3 cm a 0,5 cm de profundidade.
A paciente procurou o serviço de laserterapia como a última alternativa/tentativa para o seu caso (SIP).
Foi proposto tratamento com utilização de laser e ledterapia de baixa intensidade, na frequência mínima de três vezes na semana, podendo ser aumentada de acordo com a disponibilidade da paciente.
Logo na primeira consulta, foi realizada a aplicação da sequência de laser/ledterapia com uso do equipamento Photon Derm da DMC Lasers, com dois clusters com quatro pontos de irradiação, sendo o cluster esquerdo azul/vermelho e o direito âmbar/infravermelho: três minutos de led azul em cada lesão para descontaminação, 3J/cm2 de laser infravermelho a cada 1 cm da lesão e também ao longo da perna da paciente no trajeto dos linfonodos, sendo que a cada 1 cm foi efetuada a aplicação desde a região dos tornozelos até a região dos joelhos, 3J/cm2 de laser vermelho em toda a extensão da lesão e finalização com cinco fases de led âmbar em cima de cada lesão (cinco fases piscantes de led âmbar infravermelho em ritmo pré-estabelecido pelo equipamento).
No final da primeira sessão, a paciente descreveu que a dor local havia aumentado, com sensação de latejamento local acentuado após a aplicação.
Contudo, com o decorrer de 12 horas, a mesma entrou em contato afirmando que as dores haviam diminuído em cerca de 80%.
Na segunda sessão, observou-se que as feridas haviam reduzido a produção de exsudato em aproximadamente 60%.
Foi-se, então, realizando sessões a cada três dias, durante um mês, intensificadas depois para todos os dias, perfazendo o total de dois meses de duração para a evolução completa das lesões.
Conclusão
O uso do laser e da ledterapia de baixa intensidade demonstrou ser um tratamento eficaz para a redução e fechamento de feridas causadas por vasculopatia livedoide.
Por não existir um protocolo estipulado para esse tipo de tratamento, foram utilizados todos os comprimentos de onda disponíveis no equipamento, que foram escolhidos com base na literatura médica e odontológica, de acordo com suas indicações: o comprimento de onda azul como descontaminante e promotor de hidratação local, o comprimento infravermelho para drenagem linfática local e com efeito angiogênico, o comprimento de onda vermelho como anti-inflamatório, auxiliar na quimiotaxia celular e mitógeno e, por último, o comprimento de onda âmbar como estimulador da síntese colágena e fibroblástica.
As lesões tratadas tiveram grande evolução, bem como o aspecto dos tecidos circunvizinhos. Observam-se, visualmente, a alteração de cor e a revascularização dos tecidos, corroborando com o que a literatura médica já conhece, que são os efeitos angiogênicos do laser vermelho.
Fica claro que existe uma carência de protocolos para as terapias a laser e led de baixa intensidade, sendo que a maioria dos artigos sobre o assunto tratam de moléstias do sistema estomatognático e desordens musculares. Por isso, não podemos deixar de trazer tais informações de outras especialidades para os tratamentos de feridas, como referência de protocolos e modus operandi.
Dr. Ben-Hur Amaral Broll Filho – Graduado em Odontologia, pela Universidade Nove de Julho e pós-graduado em Oncologia, pela Faculdade de Ciências da Saúde do Hospital Israelita Albert Einstein, com Mestrado em Healthcare Management, pela Universidade de Miami.
Referências bibliográficas
- Vasculopatia Livedóide: Uma Revisão de 5 Casos Clínicos. Rui Pedro Santos, Olga Ferreira, Celeste Brito – Revista SPDV 76(3) 2018; Vasculopatia livedóide; Rui Pedro Santos, Olga Ferreira, Celeste Brito.
- Atrofia branca de Milian – Atrofie blanche. Gustavo Alves Colombo, Marcos Vinícius Clarindo, Dilson Fronza – Revista Sociedade Brasileira de Clínica Médica. 2021;19(1):47-50.
- Abordagem clínica e terapêutica da mucosite oral induzida por radioterapia e quimioterapia em pacientes com câncer. Rev. Bras. Odontol. Vol. 71 nº 1 – Rio de Janeiro – Jan./Jun. 2014.
- Oral sequelae of head and neck radiotherapy Rev. CEFAC. 2011 Nov-Dez; 13(6):1103-1108. Freitas, Daniel Antunes; Caballero. Antonio Diaz; Pereira, Mayane Moura; Oliveira, Stephany Ketllin Mendes; Gracielle Pinho E,Silva, Clara Inés Vergara Hernández.
- Mucosite bucal rádio e quimioinduzida, Luiz Evaristo Ricci Volpato; Thiago Cruvinel Silva; Thaís Marchini Oliveira; Vivien Thiemy Sakai, Maria Aparecida Andrade Moreira Machado. Rev. Bras. Otorrinolaringol. Vol. 73 nº 4 – São Paulo – July/Aug. 2007 – http://dx.doi.org/10.1590/S0034-72992007000400017.
- Conhecimento das propriedades físicas e da interação do laser com os tecidos biológicos na odontologia. Thiago Maciel Cavalcanti; Renata Quirino de Almeida-Barros; Maria Helena Chaves de Vasconcelos Catão; Ana Patrícia Aguiar Feitosa; Ruthinéia Diógenes Alves Uchôa Lins. Print version ISSN 0365-0596 – An. Bras. Dermatol. – Vol. 86 nº 5 – Rio de Janeiro – Sept./Oct. 2011. Anais Brasileiros de Dermatologia.
- Efetividade profilática e terapêutica do laser de baixa intensidade na mucosite bucal em pacientes submetidos ao tratamento do câncer. Prophylactic and therapeutic effectiveness of low level laser on oral mucositis in patients undergoing cancer treatment. Antonio Eugenio Magnabosco Neto; Fernando Henrique Westphalen. Versão impressa ISSN 1413-4012 RFO UPF vol.18 nRFO UPFo.2 – Passo Fundo – Mai./Ago. 2013.
- Modulação da proliferação fibroblástica e da resposta inflamatória pela terapia a laser de baixa intensidade no processo de reparo tecidual. Adeir Moreira Rocha Júnior, Rodrigo Guerra de Oliveira, Rogério Estevam Farias, Luiz Carlos Ferreira de Andrade, Fernando Monteiro Aarestrup. An. Bras. Dermatol. Vol. 81 nº 2 – Rio de Janeiro – Mar./Apr. 2006.