As práticas integrativas e complementares (PICs) são abordagens terapêuticas baseadas em recursos naturais que promovem a saúde por meio de mecanismos naturais de prevenção e cuidado.
Segundo a Organização Mundial de Saúde (OMS), as PICs integram a medicina tradicional e complementar (MTC) e têm sido reconhecidas como eficazes e seguras, reforçando sua importância no atendimento da atenção primária.
Essas práticas adotam uma abordagem holística, considerando a integralidade do indivíduo e incorporando conhecimentos tradicionais, diferenciando-se do modelo biomédico convencional.
Sua aplicação tem se mostrado relevante no enfrentamento de desafios em saúde pública, incluindo a crescente prevalência de transtornos mentais.
No Brasil, as PICs são regulamentadas pela Portaria nº 971, de 3 de maio de 2006, que instituiu a Política Nacional de Práticas Integrativas e Complementares (PNPIC).
Inicialmente, práticas como acupuntura, homeopatia, fitoterapia, medicina antroposófica e termalismo foram incorporadas ao Sistema Único de Saúde (SUS). Em 2017, a Portaria nº 849 ampliou o rol com 14 novas modalidades, como arteterapia, biodança, meditação, yoga e reiki, e, em 2018, a Portaria nº 702 adicionou outras 10 práticas, incluindo aromaterapia, constelação familiar e terapia floral.
Atualmente, o SUS oferece 29 práticas, abrangendo desde apiterapia até yoga, demonstrando um esforço contínuo de integração das PICs ao sistema público de saúde. São elas: apiterapia, aromaterapia, arteterapia, ayurveda, biodança, bioenergética, constelação familiar, cromoterapia, dança circular, geoterapia, hipnoterapia, homeopatia, imposição de mãos, medicina antroposófica/antroposofia aplicada à saúde, medicina tradicional chinesa/acupuntura, meditação, musicoterapia, naturopatia, osteopatia, ozonioterapia, plantas medicinais/fitoterapia, quiropraxia, reflexoterapia, reiki, shantala, terapia comunitária integrativa, terapia de florais, termalismo social/crenoterapia e yoga.
Segundo Paulo Rocha, coordenador da PNPIC no Ministério da Saúde (MS), as PICs desempenham papel fundamental na prevenção, promoção e recuperação da saúde, fortalecendo vínculos terapêuticos e promovendo um cuidado continuado, integral e humanizado. Esses princípios convergem com os objetivos da atenção primária à saúde (APS), que é a porta de entrada do SUS.
Estudos mostram que até 80% dos pacientes atendidos na APS apresentam queixas somáticas decorrentes de sofrimento emocional e social, o que compromete significativamente sua qualidade de vida (Shah et al., 2017).
A doença mental representa cerca de um terço da carga global de deficiência causada por todas as doenças em adultos, gerando enorme sofrimento pessoal e custos socioeconômicos (Lake; Turner, 2017).
A APS, portanto, ocupa um papel estratégico na implementação das PICs, contribuindo para o fortalecimento do cuidado integral e humanizado.
Apesar de avanços significativos, a formação acadêmica e a capacitação de profissionais ainda apresentam lacunas, o que pode limitar a oferta e o impacto dessas práticas.
Em 2023, mais de 7,1 milhões de pessoas foram beneficiadas pelas PICs, com mais de 80% dos municípios brasileiros oferecendo essas práticas no SUS, representando um aumento significativo em relação a 2018, quando apenas 54% das cidades as disponibilizavam.
Embora existam evidências crescentes sobre os benefícios das PICs integradas à medicina convencional, a efetividade dessas práticas no tratamento de demandas de saúde mental no contexto da APS permanece pouco explorada. Essa lacuna reforça a necessidade de investigações que embasem políticas públicas e fortaleçam a inserção das PICs no cuidado primário.
Diante desse cenário, o presente estudo teve como objetivo mapear as contribuições das PICs para a saúde mental no contexto da APS, com base em uma análise da literatura científica.
Ressalta-se, ainda, que 12 estados brasileiros e o Distrito Federal já possuem políticas estaduais consolidadas em PICs, enquanto outras seis unidades federativas encontram-se em fase de elaboração de propostas, todas alinhadas às diretrizes da PNPIC.
Revisão sistemática
Para alcançar o objetivo proposto, realizou-se uma revisão sistemática da literatura, seguindo as diretrizes do Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA), um guia de referência para a condução de revisões sistemáticas na área da saúde, estruturado em 27 itens.
A busca foi realizada nas bases de dados PubMed e SciELO Brasil, no dia 23 de junho de 2024, utilizando os termos “mental health”, “primary health care” e “complementary therapies”, definidos pelos Descritores em Ciências da Saúde (DeCS), integrados pelo operador booleano AND.
Os critérios de inclusão consideraram todos os estudos publicados que relacionassem as três variáveis centrais: saúde mental, práticas integrativas e complementares e atenção primária, sem restrição quanto ao idioma ou tipo de publicação.
Embora não tenha sido realizado um recorte temporal, os resultados da pesquisa concentraram-se em publicações realizadas entre os anos de 2004 e 2023.
Foram excluídos documentos que não atendiam ao escopo do estudo ou que abordavam práticas não regulamentadas pela PNPIC.
A busca inicial resultou em 21 estudos, sendo 17 provenientes da PubMed e quatro da SciELO Brasil. Após a remoção de um documento duplicado, restaram 20 registros para a triagem de títulos e resumos. Durante essa etapa, 14 estudos foram excluídos por não atenderem diretamente ao objetivo do estudo. Embora evidenciassem as PICs como abordagens terapêuticas voltadas ao autocuidado, com resultados promissores e eficácia na redução da medicalização, não apresentavam relação direta com a saúde mental ou abordavam a temática sob a ótica de terapias cognitivo-comportamentais ou espiritualidade, sendo que essas abordagens não são empregadas pela PNPIC.
Assim, sete artigos avançaram para a leitura integral, em que todos demonstraram aderência à proposição da análise objetivada neste estudo, compondo, portanto, a amostra final para discussão.
Os estudos encontrados concentraram-se nos anos de 2004 a 2023. Na SciELO Brasil, destacam-se as publicações de 2017 (um estudo) e dos anos subsequentes de 2021, 2022 e 2023 (um estudo para cada ano). Na PubMed, os estudos estão distribuídos entre os anos de 2004, 2006, 2007, 2008, 2009, 2014, 2016, 2018, 2022 e 2023, com destaque para 2013, que apresentou duas publicações, e 2017, que se destacou com cinco publicações. Não houve publicações nos demais anos dentro do período analisado.
Trata-se de um estudo de abordagem qualitativa, de caráter exploratório, utilizando-se da análise de conteúdo de Bardin (2006), permitindo uma síntese crítica dos resultados.
Para avaliação da qualidade metodológica, empregaram-se as diretrizes de Oxman e Guyatt, complementadas pelas diretrizes dos 10 itens de verificação de avaliação crítica da organização internacional de pesquisa em saúde conhecida como Joanna Briggs Institute (JBI) e suas entidades colaboradoras.
O resultado está sintetizado a seguir, por meio do diagrama de fluxo de revisão sistemática, conforme as diretrizes do PRISMA.
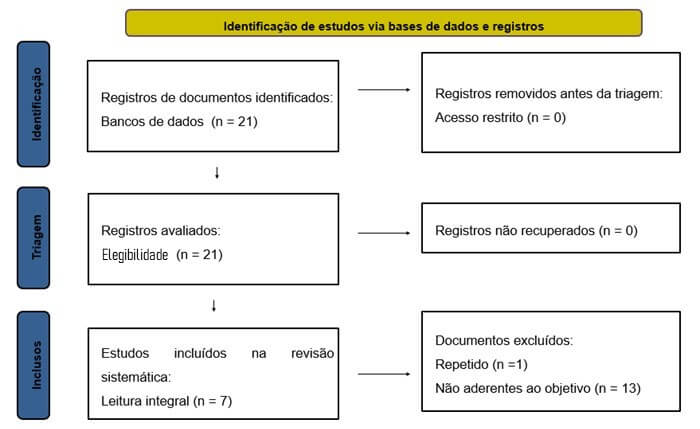
Resultados
A revisão sistemática resultou em sete estudos selecionados, que abordam as contribuições das práticas integrativas e complementares no contexto da saúde mental na APS.
Esses estudos apresentaram uma diversidade de enfoques, desde análises quantitativas sobre a percepção de profissionais até avaliações de eficácia de práticas específicas.
Estudo 1 – Combs e Markman (2014): relata que os pacientes com transtornos de ansiedade tendem a buscar tratamento em serviços de atenção primária, em vez de especialistas em saúde mental. Nesse contexto, as práticas complementares, quando associadas a medicamentos e terapias convencionais, são úteis no manejo de transtornos mentais prevalentes e debilitantes. No entanto, os autores destacam que essas práticas não substituem os tratamentos convencionais, sendo essencial a atuação de terapeutas e psiquiatras experientes.
Estudo 2 – Metzler, Mahoney e Freedy (2016): evidenciou que modelos colaborativos, combinando estratégias farmacológicas e não farmacológicas, proporcionam abordagens mais holísticas e abrangentes no tratamento da ansiedade. Embora antidepressivos e ansiolíticos sejam eficazes, os autores alertam para os riscos associados ao uso prolongado desses medicamentos. Terapias como o yoga, que incluem exercícios respiratórios e musculares, são eficazes como estratégias coadjuvantes.
Estudo 3 – Carvalho e Nóbrega (2017): avalia que os profissionais da APS reconhecem as PICs como recursos benéficos para a saúde mental e demonstram disposição para capacitação. O estudo aponta que 94,2% dos casos avaliados apresentaram benefícios significativos, reforçando a relevância dessas práticas no atendimento primário.
Estudo 4 – Shah et al. (2017): a fitoterapia é destacada como uma opção promissora na medicina integrativa, ampliando o tratamento de condições como depressão, ansiedade, insônia e estresse. Além disso, práticas como reiki, acupuntura e espiritualidade são mencionadas como formas complementares para apoiar a saúde mental. Os autores enfatizam que a medicina integrativa oferece um amplo leque de intervenções, potencializando o manejo e a redução do sofrimento emocional.
Estudo 5 – Lake e Turner (2017): terapias colaborativas demonstraram eficácia no tratamento de condições como depressão, ansiedade e abuso no uso de substâncias. Intervenções como fitoterapia, medicina tradicional chinesa, ayurveda e meditação mindfulness, integradas a psicotrópicos e psicoterapia, aceleram o cuidado em saúde mental. Os autores consideram essas práticas seguras e acessíveis, contribuindo para abordagens mais integradas e efetivas.
Estudo 6 – Silverwood et al. (2023): ao investigar a ansiedade perinatal no Reino Unido, os autores destacaram a importância de intervenções não farmacológicas centradas no paciente. Terapias como acupuntura, aromaterapia e musicoterapia são valorizadas pelas mulheres, especialmente pela possibilidade de escolha e pela humanização do cuidado.
Estudo 7 – Queiroz, Barbosa e Duarte (2023): a auriculoterapia foi apontada como a prática predominante entre as PICs, demonstrando impacto positivo na redução da medicalização e no bem-estar dos pacientes. Os autores ressaltam que essas práticas ampliam as perspectivas de cuidado, promovendo qualidade de vida e humanização no atendimento.
Discussão
Os achados centrais deste estudo abrangeu a análise de publicações atemporais, o que evidencia um campo de estudo ainda recente, pois está centrado em publicações a partir de 2017.
A ausência de publicações em anos anteriores sugere intermitência no interesse acadêmico ou possível prática consolidada na atenção primária.
Contudo, as PICs são hoje amplamente reconhecidas pelos profissionais da APS como recursos complementares significativos no atendimento à saúde mental.
Essas práticas contribuem para a redução do estigma e da medicalização, promovendo uma abordagem mais integrada e centrada no indivíduo.
Além disso, a integração de práticas não farmacológicas aos modelos convencionais de cuidado já se apresenta em vias de reconhecimento científico.
Os estudos analisados destacaram que as PICs ampliam as opções terapêuticas e promovem a humanização do cuidado na APS, ajudando inclusive a mitigar o estigma associado aos transtornos mentais.
Com base nos resultados das sete publicações revisadas, as PICs que mais se destacam foram as elencadas a seguir.
1 – Fitoterapia (estudos 4 e 5): frequentemente mencionada como uma abordagem promissora para o manejo de transtornos mentais, sendo valorizada por sua eficácia no tratamento de condições como ansiedade, depressão, estresse e insônia.
2 – Práticas focadas em pontos específicos do corpo (estudos 4, 6 e 7): auriculoterapia e acupuntura destacam-se como práticas promissoras para transtornos como ansiedade e estresse, demonstrando benefícios na promoção do bem-estar e na redução da medicalização. Essas práticas são amplamente aplicadas no contexto da atenção primária devido ao seu impacto na humanização do cuidado e no manejo de condições crônicas.
3 – Atenção plena (estudos 2, 5 e 6): práticas como meditação, yoga e mindfulness foram mencionadas como estratégias eficazes para o manejo de transtornos emocionais e estressores. Essas abordagens são destacadas como terapias coadjuvantes eficazes, especialmente para ansiedade.
4 – Relaxamento (estudo 4): práticas como reiki, aromaterapia e musicoterapia são reconhecidas por promover relaxamento e reduzir o sofrimento emocional. Além disso, são bem aceitas pelos pacientes, especialmente quando inseridas em modelos de cuidado centrados no indivíduo.
Essas PICs são reiteradamente citadas nos estudos revisados por seu impacto positivo na saúde mental, tanto em termos de eficácia terapêutica quanto de aceitação por profissionais e pacientes no contexto da APS.
Os resultados deste estudo convergem com as diretrizes e recomendações da OMS, que incentivam a integração de práticas e saberes tradicionais nos sistemas nacionais de saúde. Essas abordagens colocam o indivíduo em seus contextos sociais e familiares, promovendo uma participação ativa que favorece o empoderamento e estimula o autocuidado por meio da corresponsabilidade.
Há evidências, apesar de as publicações ainda se apresentarem em número reduzido, de que, embora os fármacos sejam um dos tratamentos preconizados para os transtornos da saúde mental, o tratamento combinado com práticas integrativas e complementares oferece resultados superiores em comparação com uma abordagem isolada.
Além disso, as práticas holísticas ampliam a visão do cuidado, valorizando formas não biomédicas de atenção à saúde, que integram diferentes saberes e práticas.
Reflexões finais
Este estudo revelou uma escassez significativa de investigações robustas sobre a integração das práticas integrativas e complementares com a saúde mental no contexto da atenção primária à saúde.
Essa lacuna evidencia os desafios para a implementação plena da PNPIC no Brasil, ressaltando a necessidade urgente de pesquisas que validem a eficácia e o impacto dessas práticas no cuidado à saúde mental.
Os resultados destacam a importância de ampliar o foco das investigações para além da efetividade clínica, explorando também o potencial das PICs em promover uma abordagem mais holística, menos medicalizada e centrada no indivíduo.
Essa mudança de paradigma pode contribuir para reduzir a dependência excessiva de medicamentos psicotrópicos no SUS, diversificando as opções terapêuticas disponíveis aos usuários.
O estudo reafirma a relevância das PICs como ferramentas complementares no cuidado em saúde mental, ao mesmo tempo em que aponta a necessidade de superar barreiras relacionadas à implementação e formação profissional.
Apesar dos avanços na regulamentação e na introdução das PICs no Brasil, sua aplicação na saúde mental ainda enfrenta obstáculos substanciais, como a formação insuficiente de profissionais, a limitação de recursos e a carência de evidências científicas robustas.
Superar essas barreiras exige um esforço concentrado em ampliar o escopo das pesquisas futuras, incluindo análises de impacto econômico, avaliações de longo prazo e estudos que considerem a perspectiva dos usuários e dos profissionais de saúde.
A promoção de estudos abrangentes e de qualidade pode fortalecer a integração das PICs nos protocolos de saúde mental no SUS.
Além disso, é essencial que as políticas públicas priorizem tanto a capacitação de profissionais quanto a expansão da infraestrutura necessária para viabilizar a aplicação dessas práticas.
Somente por meio de uma abordagem integrada, fundamentada em evidências e centrada no indivíduo será possível maximizar os benefícios das PICs, consolidando seu papel como uma ferramenta essencial no cuidado integral à saúde mental.
Arthur Lopes da Silva – Interno de medicina – Universidade do Sul de Santa Catarina (Unisul).
Bruno Guimarães Tannus – Médico da Família e psicanalista – Universidade do Sul de Santa Catarina (Unisul).
Referências bibliográficas
Bardin, L. Análise de conteúdo. 4. ed. Lisboa: Edições 70, 2006.
Brasil. Ministério da Saúde (MS). PNPIC: Política Nacional de Práticas Integrativas e Complementares no SUS. 2 ed. Brasília: Ministério da Saúde, 2015.
Brasil. Ministério da Saúde (MS). Política Nacional de Práticas Integrativas e Complementares no SUS. 2023.
Brasil. Ministério da Saúde. Cuidado integral: Mais de 80% dos municípios oferecem práticas integrativas e complementares em saúde no SUS. 2024.
Carvalho, J. L. da S.; Nóbrega, M. do P. S. Complementary therapies as resources for mental health in primary health care. Rev. Gaúcha Enfermagem, v. 38, n. 4, e2017-14, 2017.
Combs, H.; Markman, J. Anxiety disorders in primary care. Med Clin N Am, n. 98, p. 1007-1023, 2014.
Lake, J.; Turner, M. S. Urgent Need for Improved Mental Health Care and a More Collaborative Model of Care. Perm J, ed. especial, p. 17-24, 2017.
Metzler, D. H.; Mahoney, D.; Freedy, J. R. Anxiety Disorders in Primary Care. Prim Care, n. 43, v. 2, p. 245-261, jun., 2016.
OMS – Organização Mundial da Saúde. Traditional, Complementary and Integrative Medicine. 2023.
Osman, A. D.; Guyatt, G. H. Guidelines for reading literature reviews. CMAJ, ed. especial, v. 138, p. 697-703, 1988.
Page, M. J. et al. A declaração PRISMA 2020: diretriz atualizada para relatar revisões sistemáticas. Epidem Serv. Saúde, v. 33, n. 2, 2022.
Queiroz, N. A. de.; Barbosa, F. E. S.; Duarte, W. B. A. Uso das práticas integrativas e complementares em saúde por profissionais dos núcleos ampliados de saúde da família e atenção básica, Revista de Saúde, v. 33, e33037, Rio de Janeiro, 2023.
Shah, A. K. et al. Integrative Medicine and Mood, Emotions and Mental Health. Prim Care, n. 44, v. 2, p. 281-304, jun., 2017.
Silverwood, V. et al. Non-pharmacological interventions for the management of perinatal anxiety in primary care: a meta-review of systematic reviews. BJGP Open, n. 7, v. 3, p. 1-12, set., 2023.

