A manutenção da saúde mental é sustentada por cinco principais pilares interconectados: atividade física, nutrição adequada, sono de qualidade, manejo do estresse e conexões sociais.
A integridade de cada um desses pilares é crucial, pois a fragilidade em um deles pode comprometer toda a estrutura do bem-estar mental.
É imperativo também compreender que a funcionalidade de todos esses pilares é intrinsecamente dependente do comportamento humano, o qual, por sua vez, é gerado e controlado por circuitos cerebrais específicos.
A afirmação de que todos os pilares da saúde mental são interdependentes, ou seja, de que cada um deles está apoiado nos demais e de que ter um pilar frágil significa que toda a estrutura de saúde mental pode ruir, transcende a mera enumeração de componentes.
Essa interdependência sugere que se trata de um sistema complexo e não-linear, em que uma intervenção bem-sucedida em um pilar pode gerar efeitos em cascata positivos sobre os demais, enquanto a negligência em um deles pode precipitar uma falha sistêmica.
Consequentemente, a prática clínica e terapêutica deve adotar uma abordagem holística e integrada, reconhecendo que a otimização de uma área, como a qualidade do sono, pode facilitar a adesão a outras, como a prática regular de atividade física.
A avaliação clínica, portanto, deve considerar a robustez de cada pilar para identificar precisamente os pontos de vulnerabilidade do paciente.
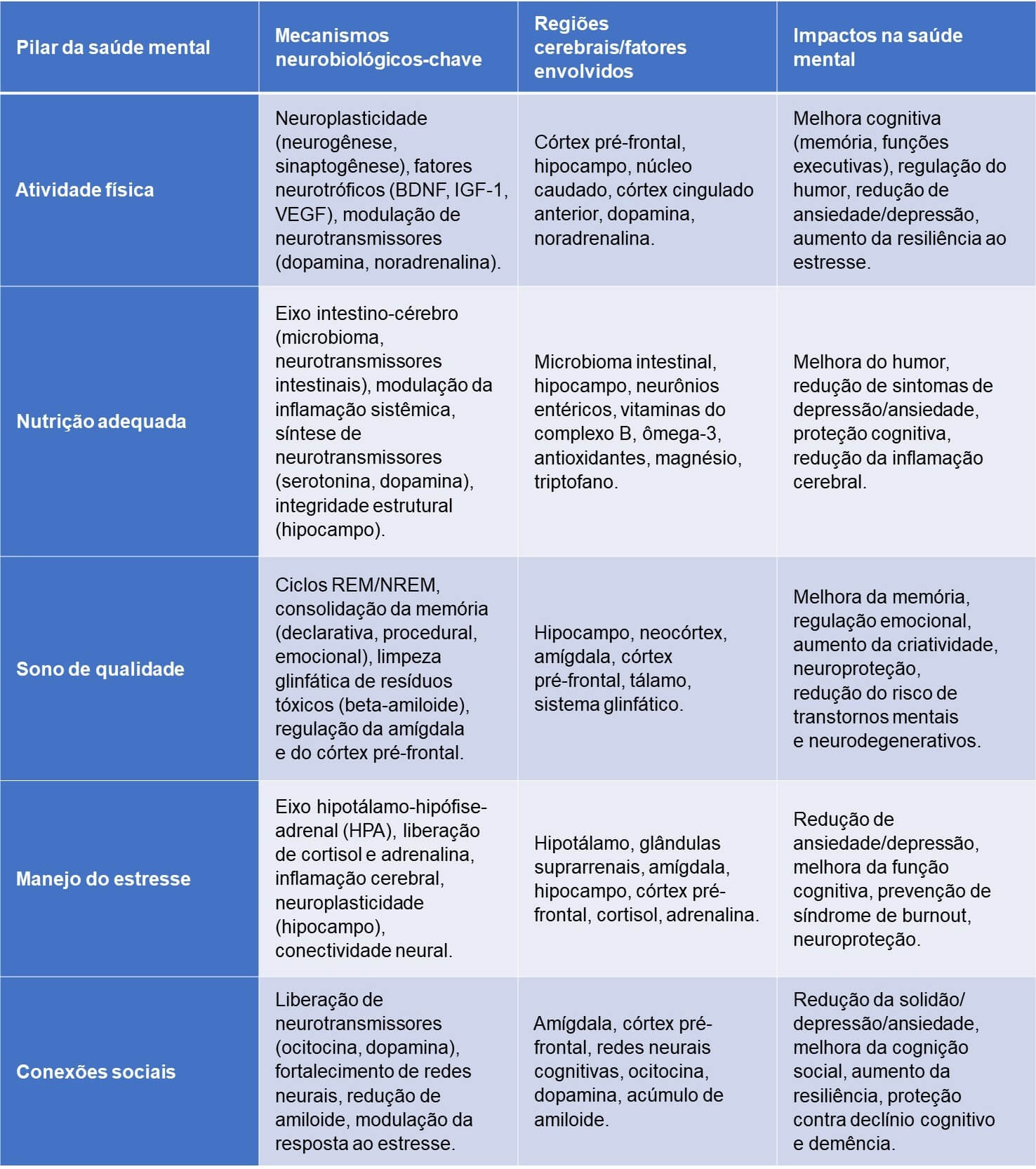
A Tabela 1 oferece uma visão consolidada dos cinco pilares fundamentais da saúde mental, seus principais mecanismos neurobiológicos, as regiões cerebrais e fatores envolvidos e o impacto resultante na saúde mental.
Essa tabela serve como um recurso de referência rápida, sintetizando informações complexas para facilitar a compreensão e a aplicação prática por parte dos profissionais de saúde.
Atividade física e o cérebro
A atividade física regular, particularmente o exercício aeróbico, tem demonstrado induzir melhorias significativas nas funções cognitivas e na neuroplasticidade cerebral.
Esses benefícios incluem o aumento do crescimento neuronal, um processo conhecido como neurogênese adulta, e a intensificação da atividade neurológica, evidenciada pela expressão de c-Fos e do Fator Neurotrófico Derivado do Cérebro (BDNF).
Além disso, a prática de exercícios promove a formação de novos vasos sanguíneos no cérebro (angiogênese) e o incremento do volume de massa cinzenta em diversas regiões cerebrais, com os aumentos mais notáveis ocorrendo no córtex pré-frontal, núcleo caudado e hipocampo.
Essas adaptações são mediadas por fatores neurotróficos essenciais, como BDNF, IGF-1 (fator de crescimento semelhante à insulina 1) e VEGF (fator de crescimento endotelial vascular).
O hipocampo, uma estrutura cerebral vital, está intrinsecamente ligado à memória espacial, enquanto o córtex pré-frontal, o núcleo caudado e o córtex cingulado anterior desempenham papéis cruciais no controle cognitivo, sendo influenciados pelos sistemas de dopamina e noradrenalina.
Em termos de impacto no humor e na resiliência ao estresse, o exercício aeróbico atua promovendo um afeto positivo e inibindo estados afetivos negativos.
Ele também diminui a resposta biológica a episódios agudos de estresse psicológico, com efeitos duradouros no humor e nos estados emocionais.
A participação consistente em atividades físicas contribui para a elevação da autoestima, a melhoria do bem-estar geral e a otimização dos padrões de sono.
A atividade física constante tem a capacidade de atenuar as respostas neurais ao estresse em circuitos cerebrais responsáveis pela regulação da atividade simpática periférica, sugerindo um mecanismo de contenção das respostas simpáticas ao estresse.
Além dos mecanismos neurobiológicos, a atividade física influencia os sintomas psiquiátricos, como depressão e ansiedade, por meio de vias psicossociais. A melhoria da autoestima, do autoconceito e da autoeficácia são mediadores consistentes desse efeito.
Para otimizar a eficácia das intervenções, é fundamental que os profissionais de saúde considerem esses mecanismos psicossociais, ajudando os pacientes a estabelecerem metas realistas e a aderirem a rotinas de exercício.
A contrapartida da inatividade é o estilo de vida sedentário, que se apresenta como um fator de risco significativo para o aumento da incidência de obesidade, doenças cardiovasculares, diabetes de tipo 2, osteoporose, câncer e depressão.
A inatividade física pode levar a distúrbios no balanço energético. A disfunção dopaminérgica mesolímbica, que se manifesta como lentidão psicomotora, fadiga e anergia, é um fator neurobiológico que contribui para a escolha de um estilo de vida sedentário e para o desenvolvimento de aspectos da depressão.
A evidência de que a atividade física pode afetar sintomas psiquiátricos através de mecanismos epigenéticos, como a metilação de BDNF, eleva a compreensão de seu impacto de uma mera “melhora de humor” para uma modulação fundamental da expressão gênica neural.
Além disso, a ligação entre a disfunção dopaminérgica e a amotivação que leva ao sedentarismo sugere um ciclo de feedback negativo, em que a inatividade não é apenas uma escolha, mas uma consequência neurobiológica que dificulta a própria mudança comportamental.
Profissionais de saúde devem, portanto, considerar o exercício não apenas como uma recomendação de estilo de vida, mas como uma intervenção neurobiológica potente com potencial epigenético.
Para pacientes que apresentam anergia ou amotivação, a barreira ao exercício pode ter uma base neurobiológica, exigindo estratégias de intervenção que abordem a disfunção dopaminérgica ou que comecem com níveis de atividade muito baixos para quebrar esse ciclo.
Nutrição adequada e seus efeitos para a saúde cerebral
A relação entre nutrição e saúde cerebral é um campo de estudo em constante evolução, com evidências crescentes sobre como as escolhas dietéticas afetam o bem-estar psicológico.
Existe uma conexão robusta entre o cérebro e o microbioma intestinal, mediada por neurônios presentes no intestino e sua capacidade de sintetizar diversos neurotransmissores.
A pesquisa atual investiga os efeitos de probióticos e prebióticos na saúde mental, com estudos indicando que o uso de probióticos pode estar associado a níveis mais baixos de estresse e ansiedade e à melhora de sintomas depressivos.
A inflamação crônica no intestino pode levar a um estado de “intestino permeável”, permitindo a entrada de substâncias nocivas na corrente sanguínea, o que aumenta a inflamação em todo o corpo e pode causar danos cerebrais.
Uma dieta saudável, rica em frutas, vegetais folhosos, peixes e leguminosas, está correlacionada com um melhor estado mental, enquanto alimentos refinados e processados têm sido associados a sintomas de depressão e a um impacto negativo no tamanho do hipocampo, uma região cerebral crucial para a aprendizagem e a memória.
A psiquiatria nutricional, um campo emergente, estuda como as escolhas dietéticas afetam os estados emocionais e como nutrientes específicos e mudanças na dieta podem auxiliar no manejo de questões de saúde mental.
Ensaios clínicos randomizados sugerem que a dieta pode influenciar o surgimento de transtornos do humor e depressão, indicando que mudanças dietéticas podem complementar tratamentos tradicionais e atuar na prevenção e intervenção.
Nutrientes essenciais desempenham papéis críticos na função cerebral e na saúde mental. O ômega-3, por exemplo, melhora a função cognitiva e reduz o risco de depressão.
As vitaminas do complexo B (folato, B6, B12) são vitais para a produção de energia e para a síntese de neurotransmissores como serotonina e dopamina, que dão suporte às funções cognitivas. Já a vitamina D tem um efeito positivo comprovado na saúde psicológica, com baixos níveis frequentemente associados à depressão.
O magnésio acalma o sistema nervoso e auxilia no controle dos neurotransmissores, podendo reduzir os efeitos do estresse e da ansiedade.
Aminoácidos como o triptofano são precursores da serotonina, um neurotransmissor fundamental para a regulação do humor.
Antioxidantes protegem as células cerebrais contra danos, sendo que dietas ricas nesses compostos são benéficas.
Em relação aos padrões dietéticos, a dieta mediterrânea, com suas propriedades anti-inflamatórias e alto teor de antioxidantes, é associada a melhores resultados de saúde mental em comparação com a dieta ocidental.
A inflamação crônica resultante de escolhas alimentares inadequadas pode levar à disfunção cerebral, contribuindo para o surgimento de depressão e ansiedade.
Dietas com baixo teor de carboidratos e alto teor de gordura, como a dieta cetogênica, também têm sido associadas à melhora do bem-estar emocional, aumentando a produção de corpos cetônicos que servem como fonte de energia alternativa para o cérebro, o que pode diminuir sentimentos de ansiedade e depressão.
Dietas veganas e vegetarianas, quando bem planejadas, também podem promover a saúde mental, embora exijam atenção à suplementação de nutrientes como B12 e ômega-3.
A nutrição exerce uma influência profunda no desenvolvimento cerebral ao longo de toda a vida, começando na fase fetal. A dieta materna durante a gravidez afeta diretamente o desenvolvimento cerebral do bebê. Por exemplo: a deficiência de folato pode levar a defeitos do tubo neural, enquanto uma dieta materna rica em gordura aumenta o risco de transtornos mentais e comportamentais na prole.
Na primeira infância, especialmente nos primeiros dois anos de vida, a nutrição é crítica para o crescimento celular cerebral e a produção de mielina. Uma dieta pobre que promove a inflamação pode inibir esse crescimento.
Durante a infância e adolescência, a má nutrição e a baixa qualidade da dieta prejudicam o desenvolvimento cerebral e a função cognitiva, impactando o desempenho escolar.
A substituição de carboidratos simples por complexos e de gorduras saturadas por ácidos graxos saudáveis pode melhorar a memória de curto prazo em crianças.
Na vida adulta, a qualidade da dieta continua a influenciar a estrutura e o volume cerebral, sendo que uma dieta inadequada pode levar a problemas de saúde que indiretamente prejudicam o cérebro, como resistência à insulina e doenças cardíacas.
A hidratação adequada é igualmente vital para o funcionamento cognitivo e emocional, pois os neurotransmissores dependem de água para a transmissão de sinais.
A desidratação, mesmo que leve, pode resultar em redução da capacidade de atenção, perda de memória de curto prazo, tempo de reação mais lento, alterações de humor, irritabilidade e aumento da ansiedade e fadiga.
O desequilíbrio induzido pela desidratação aumenta o risco de ansiedade, depressão e outras emoções negativas.
As pesquisas científicas detalham o impacto da nutrição desde o desenvolvimento fetal, indicando que as bases para a saúde mental são lançadas no útero materno.
A ligação entre inflamação causada pela dieta e disfunção cerebral, bem como a associação de dietas específicas (mediterrânea, cetogênica) com melhorias no humor e na cognição, posicionam a nutrição não apenas como um pilar de suporte para a saúde mental, mas como uma intervenção primária de prevenção e tratamento, com implicações de longo prazo.
Profissionais de saúde, especialmente aqueles que trabalham com gestantes e crianças, devem enfatizar a nutrição como uma estratégia de saúde pública para a prevenção de transtornos mentais.
Para adultos, a psiquiatria nutricional deve ser integrada como uma modalidade terapêutica complementar, com prescrições dietéticas consideradas tão importantes quanto as farmacológicas ou psicoterapêuticas em muitos casos.
Qualidade do sono e funções cerebrais
O sono é um processo biológico fundamental e indispensável para a função cerebral e a saúde humana em geral.
Ele é dividido em duas fases principais: o sono REM (rapid eye movement) e o sono NREM (non-rapid eye movement), que se alternam em ciclos ao longo da noite, cada um contribuindo de forma distinta para o funcionamento cerebral.
O sono NREM, que compreende três estágios (N1, N2 e N3, sendo N3 o mais profundo), é caracterizado por ondas cerebrais lentas, redução da atividade muscular e ausência de movimentos oculares.
Essa fase é crucial para a restauração física, o funcionamento do sistema imunológico e a remoção de produtos metabólicos residuais do cérebro.
Além disso, o sono NREM, particularmente o sono de ondas lentas (SWS), é associado à consolidação da memória declarativa, que inclui memórias episódicas (experiências pessoais) e semânticas (conhecimento factual).
Durante essa fase, o hipocampo, que é uma região cerebral envolvida na formação da memória, “reproduz” e transfere informações recém-adquiridas para o neocórtex, onde ocorre o armazenamento de longo prazo, o que aumenta a estabilidade e a capacidade de recuperação das memórias.
Por outro lado, o sono REM, muitas vezes referido como “sono paradoxal” devido à alta atividade cerebral que se assemelha à vigília, é marcado por movimentos oculares rápidos e imobilidade muscular.
Essa fase está fortemente ligada a sonhos vívidos e é vital para a regulação emocional, a consolidação da memória procedural (habilidades motoras e tarefas) e a criatividade.
Estudos demonstram que indivíduos que praticam uma nova habilidade apresentam melhorias significativas após uma noite de sono, em comparação com aqueles que permanecem acordados, pois o sono REM facilita o refinamento e a coordenação das habilidades motoras ao reforçar os circuitos neurais envolvidos.
O sono também aprimora o processamento de memórias emocionais, auxiliando o cérebro a integrar emoções com experiências passadas.
O sono REM, em particular, é crucial para regular as respostas emocionais e processar eventos emocionais, sendo essencial para o bem-estar mental e a resiliência emocional.
A privação de sono tem um impacto significativo na regulação emocional. A falta de sono compromete a capacidade do cérebro de regular as emoções, resultando em aumento da irritabilidade, labilidade de humor e reatividade emocional exacerbada.
A amígdala, estrutura cerebral responsável pelo processamento de emoções como medo e raiva, torna-se mais reativa quando há privação de sono.
Indivíduos privados de sono exibem respostas exageradas a estímulos negativos, enquanto o córtex pré-frontal, que normalmente regula a amígdala, torna-se menos ativo, dificultando o controle emocional.
Além disso, o sono promove a neuroplasticidade, que é a capacidade do cérebro de se reorganizar e se adaptar, essencial para a aprendizagem e a memória.
Durante o sono, ocorre ainda a poda sináptica (eliminação de conexões desnecessárias e fortalecimento das importantes) e a formação de novas conexões sinápticas.
O sono também suporta a neurogênese, particularmente no hipocampo, e oferece neuroproteção ao permitir que o cérebro remova produtos tóxicos, como a proteína beta-amiloide (associada à doença de Alzheimer), através do sistema glinfático.
A privação crônica de sono está ligada a um risco aumentado de doenças neurodegenerativas, devido ao acúmulo de proteínas tóxicas e ao comprometimento do reparo neural.
As consequências da privação de sono, sejam agudas ou crônicas, são cumulativas e graves, levando a prejuízos cognitivos, emocionais e fisiológicos.
Elas afetam a atenção, o aprendizado, a memória e a tomada de decisões, resultando em tempos de reação mais lentos, julgamento prejudicado e diminuição da capacidade de resolução de problemas.
A privação de sono também amplifica as emoções negativas e embota o benefício afetivo de atividades prazerosas. Uma noite de privação de sono pode amplificar em 60% a reatividade da amígdala a imagens emocionalmente negativas, sendo que essa reatividade aumentada está associada a uma redução na conectividade funcional com o córtex pré-frontal medial, que normalmente exerce controle regulatório sobre a amígdala.
Isso também se estende à reatividade excessiva a estímulos de recompensa, como alimentos de alta caloria, levando a uma maior tendência de comer em excesso.
A privação crônica de sono é ainda um fator de risco significativo para o desenvolvimento de depressão, ansiedade, doença de Alzheimer e outras formas de demência.
A evidência de que a privação de sono não apenas amplifica as respostas da amígdala a estímulos negativos, mas também aumenta a reatividade mesolímbica a estímulos de recompensa, ao mesmo tempo em que diminui a conectividade com o córtex pré-frontal, aponta para um desequilíbrio afetivo bidirecional.
Ou seja, não se trata apenas de “sentir-se mal”, mas de uma alteração fundamental na forma como o cérebro processa emoções e recompensas, com implicações diretas para a impulsividade e as escolhas alimentares.
A intervenção no sono deve ser uma prioridade para pacientes com transtornos de humor, transtornos alimentares e dependências.
A otimização do sono pode restaurar a regulação top-down (que tem início no córtex cerebral e sobrepuja os mecanismos instintivos) e o equilíbrio da rede de recompensa, facilitando a aplicação das outras intervenções comportamentais e farmacológicas.
Manejo do estresse e a resposta neurofisiológica
O corpo humano possui um sistema de resposta ao estresse intrinsecamente projetado para proteção contra ameaças.
Quando uma ameaça é percebida, uma pequena região na base do cérebro, o hipotálamo, ativa um sistema de alarme no corpo.
Por meio de sinais nervosos e hormonais, esse sistema estimula as glândulas suprarrenais, localizadas acima dos rins, a liberarem uma descarga de hormônios, como a adrenalina e o cortisol.
A adrenalina acelera a frequência cardíaca, eleva a pressão arterial e aumenta a energia disponível.
O cortisol, o principal hormônio do estresse, eleva os níveis de glicose na corrente sanguínea, otimiza o uso de glicose pelo cérebro e aumenta a disponibilidade de substâncias no corpo que reparam tecidos.
Além disso, o cortisol suprime funções que seriam não essenciais ou prejudiciais em uma situação de “luta ou fuga”, como as respostas do sistema imunológico, sistema digestório, sistema reprodutivo e processos de crescimento.
Esse complexo sistema de alarme natural também se comunica com as regiões cerebrais que controlam o humor, a motivação e o medo.
Normalmente, o sistema do corpo de resposta ao estresse é autolimitante: uma vez que a ameaça percebida passa, os níveis hormonais retornam aos patamares típicos.
No entanto, em um cenário em que os estressores estão constantemente presentes e o indivíduo sente-se perpetuamente sob ataque, a reação de “luta ou fuga” permanece ativada.
A ativação prolongada desse sistema de resposta ao estresse e a exposição excessiva ao cortisol e a outros hormônios do estresse podem desregular quase todos os processos corporais, aumentando significativamente o risco de numerosos problemas de saúde.
Esses riscos de longo prazo incluem ansiedade, depressão, problemas digestivos, dores de cabeça, tensão muscular e dor, doenças cardíacas (incluindo ataque cardíaco, hipertensão e acidente vascular cerebral), problemas de sono, ganho de peso e dificuldades de memória e foco.
No cérebro, o estresse crônico pode levar à inflamação e disfunção, afetando negativamente o humor e a memória.
Além disso, aumenta o risco de desenvolvimento de condições neurológicas, como demência, depressão, enxaquecas e acidente vascular cerebral.
O estresse crônico pode acelerar o envelhecimento cerebral e aumentar o risco de doenças neurodegenerativas, como a doença de Alzheimer, uma vez que o estresse pode causar inflamação que danifica as células cerebrais.
Particularmente, o estresse crônico pode levar ao encolhimento do hipocampo, uma parte crucial do cérebro para a aprendizagem e a memória, e prejudicar a neuroplasticidade.
O burnout, um estado de exaustão mental e física resultante do estresse crônico, é um exemplo proeminente dos efeitos deletérios do estresse prolongado. Se não for tratado, o burnout pode esgotar as energias mentais e físicas a ponto de causar um colapso total.
Estudos indicam que o estresse crônico e ambientes de trabalho insalubres mantêm o cérebro em um estado de alerta constante, “ouvindo” ameaças e preparando-se para responder a elas. Isso consome recursos cognitivos, levando à exaustão e ao burnout.
As pesquisas demonstram que a síndrome de burnout diminui o desempenho cognitivo, exigindo que os indivíduos esforcem-se mais para alcançar uma performance normal e afetando sua capacidade de lembrar detalhes comuns de tarefas diárias.
Indivíduos com níveis mais elevados de burnout apresentam pior desempenho em tarefas relacionadas às funções executivas do cérebro, que incluem planejamento, alternância e coordenação de diferentes tarefas.
Além disso, a síndrome de burnout esgota a capacidade de alerta a estímulos ambientais e afeta negativamente a memória de trabalho, com o cérebro frontal tentando compensar o desempenho prejudicado, mas falhando à medida que o nível de estresse se agrava.
A compreensão de que o burnout, se prolongado, pode levar a alterações na estrutura e função cerebral destaca a necessidade de abordagens que vão além do manejo de sintomas.
A intervenção no estresse crônico não é apenas uma questão de bem-estar subjetivo, mas uma medida neuroprotetora e de preservação da função cognitiva.
Para profissionais de saúde, isso significa reconhecer o estresse crônico e a síndrome de burnout como condições com substrato neurobiológico, que exigem intervenções direcionadas não apenas aos comportamentos, mas também à modulação da resposta fisiológica ao estresse e à promoção da neuroplasticidade.
Conexões sociais e sua relação com um cérebro saudável
As conexões sociais significativas desempenham um papel fundamental no suporte à saúde mental e cerebral, com mecanismos neurobiológicos e psicossociais bem estabelecidos.
A necessidade humana de pertencimento e de estabelecer laços sociais é tão essencial para a sobrevivência quanto as necessidades básicas de alimento, água e abrigo.
O engajamento em interações sociais significativas desencadeia a liberação de neurotransmissores cruciais.
A ocitocina, frequentemente denominada “hormônio do amor”, é liberada em associações íntimas e desempenha um papel vital na cognição social e nos comportamentos sociais. Níveis mais elevados de ocitocina estão associados à redução da ansiedade e do estresse.
Além disso, as interações sociais elevam os níveis de dopamina, o “hormônio da recompensa”, que contribui para o aumento da motivação e para uma sensação geral de bem-estar.
As conexões sociais também promovem o fortalecimento de redes neurais e oferecem proteção contra o declínio cognitivo.
Estudos de grande escala demonstraram que indivíduos que vivem com outras pessoas ou que interagem regularmente com familiares e amigos apresentam um risco reduzido de declínio cognitivo ao longo do tempo.
Uma meta-análise de 2023, envolvendo quase 40.000 participantes, revelou que conexões sociais consistentes estavam associadas a um menor risco de demência incidente.
O engajamento social e a participação em atividades comunitárias são particularmente importantes para a saúde cognitiva em idosos. Interações semanais com familiares e amigos ou o envolvimento regular em grupos comunitários foram associados à manutenção das habilidades de memória.
A participação em trabalho voluntário e em atividades artísticas ou religiosas também demonstrou propiciar uma menor incidência de desenvolvimento de demência.
Pesquisadores explicam que estar com outras pessoas é algo que parece fortalecer as redes neurais e a função cognitiva, retardando o processo de declínio relacionado à idade.
A contrapartida da falta de conexões sociais é o isolamento e a solidão, que representam riscos significativos para a saúde mental e cognitiva.
A solidão, definida como a sensação de desconexão dos outros e o desejo por companhia, tem sido associada a um declínio cognitivo mais rápido, devido ao seu impacto negativo em regiões-chave do cérebro responsáveis pela tomada de decisões, pelas emoções e pela memória.
Idosos que experimentam solidão ou isolamento social frequentemente exibem níveis mais elevados de acúmulo de amiloide no cérebro, sendo essa uma característica proeminente de doenças neurodegenerativas como o Alzheimer. Isso sublinha a ligação crítica entre a conexão social e a saúde cerebral. Um relatório da Lancet Commission, de 2020, estimou que abordar o isolamento social poderia reduzir os casos globais de demência em 4%.
A solidão e o isolamento social são também fatores de risco para morte prematura, comparáveis a condições físicas perigosas como doenças cardíacas ou AVC.
Adultos que relatam sentimentos de solidão têm mais que o dobro de chances de desenvolver depressão e idosos solitários experimentam declínio cognitivo num tempo 20% mais rápido.
A conexão social é um preditor significativo de longevidade e de melhor saúde física, cognitiva e mental, enquanto o isolamento social e a solidão são preditores importantes de morte prematura e saúde precária.
Fatores como o uso excessivo de tecnologia, a diminuição das taxas de casamento e do tamanho das famílias e o estresse financeiro que leva a mais horas de trabalho contribuem para o agravamento da saúde social.
A compreensão de que as conexões sociais não são apenas um “suporte emocional”, mas um modulador neurobiológico da saúde cerebral, influenciando a liberação de neurotransmissores e a integridade das redes neurais, reforça sua importância como um pilar fundamental.
A associação entre solidão e aumento do acúmulo de amiloide no cérebro demonstra um mecanismo neurobiológico direto por meio do qual a falta de conexão social contribui para a patologia neurodegenerativa.
Para os profissionais de saúde, isso significa que a promoção de conexões sociais deve ser incorporada ativamente nos planos de tratamento, não como uma medida secundária, mas como uma intervenção com impacto neurobiológico e preventivo direto sobre a saúde mental e cognitiva.
Conclusão: implicações para a prática clínica
A saúde mental integral é um construto dinâmico e multifacetado, intrinsecamente ligado ao funcionamento neurobiológico do cérebro e à complexa interação de comportamentos e ambientes.
A compreensão aprofundada dos cinco pilares fundamentais – atividade física, nutrição adequada, sono de qualidade, manejo do estresse e conexões sociais – revela que a saúde mental não é um estado estático, mas um processo contínuo de adaptação e resiliência, em que a capacidade de processar e regular emoções, pensamentos e ações é primordial.
A análise detalhada dos mecanismos neurobiológicos subjacentes a cada pilar, desde a neuroplasticidade induzida pelo exercício físico e a modulação do eixo intestino-cérebro pela nutrição, até a consolidação da memória durante o sono, a resposta do eixo hipotálamo-hipófise-adrenal (HPA) ao estresse e a liberação de neurotransmissores em interações sociais, sublinha a interdependência desses sistemas.
A fragilidade em qualquer um desses pilares pode desencadear uma cascata de disfunções neurobiológicas, culminando em quadros clínicos como ansiedade, depressão, obesidade e burnout.
A influência de padrões comportamentais disfuncionais, como o uso excessivo de tecnologia, na alteração da estrutura e função cerebral, reforça a necessidade de uma abordagem clínica que transcenda a mera sintomatologia.
Jurema Luzia Cannataro – Jornalista com especialização na produção de conteúdo sobre bem-estar, saúde e medicina, responsável pela edição da Revista Medicina Integrativa e diretora da Scribba Comunicações.
Referências bibliográficas
Leisman, Gerry; Moustafa, Ahmed A.; Shafir, Tal. Thinking, Walking, Talking: Integratory Motor and Cognitive Brain Function. National Library of Medicine. Mai – 2016. DOI: 10.3389/fpubh.2016.00094Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC4879139/. Acesso em 18 de novembro de 2025.
Reimann, Gerion M; Hoseini, Alireza; Koçak, Mihrican et al. Distinct Convergent Brain Alterations in Sleep Disorders and Sleep DeprivationA Meta-Analysis. JAMA Psychiatry. Abril – 2025. Disponível em https://jamanetwork.com/journals/jamapsychiatry/fullarticle/2833305. Acesso em 18 de novembro de 2025.
Walker, Adam. Sleep and Its Impact on Brain Function: A Neuroscientific Perspective. Open Access Journals. Dez – 2024. Disponível em https://www.openaccessjournals.com/articles/sleep-and-its-impact-on-brain-function-a-neuroscientific-perspective-18232.html. Acesso em 18 de novembro de 2025.
The four pillars of mental health/Social health. LifeWorks NW. Disponível em https://www.lifeworksnw.org/2025/05/04/mental-health-pillars-social-health/. Acesso em 17 de novembro de 2025.
Hoffman, Margaret. How Social Connections Support Your Mental Health. Brain Energy. Jul – 2023. Disponível em https://newsletter.brainenergy.com/how-social-connections-support-your-mental-health/. Acesso em 17 de novembro de 2025.
What Poor Sleep Really Does to Your Brain. Neuroscience News. Abril – 2025. Disponível em https://neurosciencenews.com/poor-sleep-emotion-memory-28782/. Acesso em 18 de novembro de 2025.
Chronic stress puts your health at risk. Disponível em https://www.mayoclinic.org/healthy-lifestyle/stress-management/in-depth/stress/art-20046037. Acesso em 17 de novembro de 2025.
Loux, Matthew; Loux, Derex. The Relationship Between Nutrition and Mental Health. American Military University. Jul – 2025. Disponível em https://www.amu.apus.edu/area-of-study/health-sciences/resources/the-relationship-between-nutrition-and-mental-health/. Acesso em 18 de novembro de 2025.
Williamson, Laura. Food for thought: How Diet Affects the Brain over a Lifetime. American Heart Association. Set – 2024. Disponível em https://www.heart.org/en/news/2024/09/27/food-for-thought-how-diet-affects-the-brain-over-a-lifetime. Acesso em 18 de novembro de 2025.
Emotional Regulation and Cognition: a Multidirectional Relationship. The Brain & Behavior Clinic. Disponível em https://brainbehaviorclinic.com/emotional-regulation-and-cognition-a-multidirectional-relationship/. Acesso em 18 de novembro de 2025.

