A saúde mental representa um estado que transcende a mera ausência de patologias psíquicas, podendo ser fundamentalmente definida como o funcionamento adequado do cérebro, de forma a permitir que o indivíduo adapte-se e responda de forma eficaz às diversas situações da vida.
Isso não significa estar feliz o tempo todo ou nunca ficar estressado ou ansioso. É preciso reconhecer que experiências como tristeza, estresse e ansiedade também são respostas cerebrais intrinsecamente normais a determinados estímulos.
É a persistência ou a ocorrência excessiva e disfuncional dessas respostas que sinaliza um desequilíbrio que exige atenção e intervenção clínica e terapêutica.
O cérebro, como epicentro do sistema nervoso central, é o órgão que gera e controla todos os comportamentos humanos, tanto na esfera pessoal quanto profissional.
Consequentemente, uma compreensão aprofundada de seus mecanismos é indispensável para decifrar a complexidade do comportamento humano.
Essa elucidação é, por sua vez, um pré-requisito para a realização de avaliações clínicas precisas e para a formulação de orientações terapêuticas com a devida propriedade e embasamento científico.
O conhecimento detalhado e minucioso dos fundamentos da saúde mental é essencial para a prática clínica baseada em evidências, permitindo o desenvolvimento de intervenções mais eficazes e personalizadas para os pacientes.
A concepção de saúde mental não como um estado de felicidade ininterrupta, mas como a capacidade do cérebro de funcionar adequadamente e de gerenciar as respostas naturais ao estresse e à tristeza, sugere que ela constitui um processo dinâmico de homeostase.
O foco, portanto, não reside na erradicação de desafios emocionais, mas sim no fortalecimento da resiliência intrínseca do indivíduo e de seus mecanismos de regulação cerebral.
Para os profissionais de saúde, essa perspectiva implica uma reorientação do objetivo terapêutico, passando de uma abordagem focada na “eliminação de sintomas” para uma que prioriza a “promoção da capacidade de regulação e adaptação”.
O objetivo final não é um estado utópico de bem-estar, mas a otimização contínua dos sistemas cerebrais para que possam lidar de forma adaptativa com as realidades e vicissitudes da vida.
Os cinco pilares da saúde mental
A saúde mental apoia-se em cinco pilares principais: atividade física, nutrição adequada, sono de qualidade, controle do estresse e conexões sociais.
Como é possível constatar, todos os pilares da saúde mental (de fato todos eles!) dependem dos comportamentos do indivíduo em sua vida diária, comportamentos esses que são gerados e controlados por circuitos específicos do cérebro.
Portanto, para que os profissionais de saúde possam ser capazes de entender o comportamento humano com mais profundidade, de forma a fazer avaliações mais robustas e orientar seus pacientes com mais propriedade, é inevitável que eles compreendam o funcionamento do cérebro.
Outro ponto fundamental a destacar é que os pilares da saúde mental são interdependentes. Isso significa que cada um deles está apoiado nos outros.
Se um pilar estiver frágil, toda a estrutura da saúde mental pode ruir. Mas o inverso também é verdadeiro: um pilar fortalecido pode exercer influência benéfica sobre os demais.
Exemplo: a prática regular de atividade física contribui para a otimização dos padrões de sono.
Já a privação de sono, por sua vez, pode interferir na capacidade de regulação emocional, levando o indivíduo a reagir de maneira excessiva a estímulos de recompensa, como comer em excesso ou ingerir alimentos altamente calóricos, prejudicando o pilar da nutrição saudável.
Circuitos cerebrais (emocional, cognitivo e sensório-motor) na geração de comportamentos
O cérebro humano opera através de uma série complexa de circuitos paralelos e superintegrados que processam e controlam três aspectos fundamentais do comportamento: o emocional, o cognitivo e o sensório-motor.
Esses circuitos trabalham incessantemente em resposta ao meio interno e externo do indivíduo, demonstrando uma interconexão dinâmica em que as emoções impactam as ações e os pensamentos e, reciprocamente, as ações influenciam as emoções e os pensamentos.
A capacidade do ser humano de se adaptar a ambientes complexos deriva da integração avançada dos sistemas sensório-motor, cognitivo e afetivo. Nenhum deles opera de maneira isolada.
O sistema sensório-motor está dinamicamente interconectado com regiões cerebrais envolvidas em funções cognitivas de ordem superior e na regulação emocional.
A neurociência contemporânea revela uma rede sofisticada de interdomínios, na qual a ação (sistema sensório-motor) é continuamente moldada por processos cognitivos e afetivos.
Regiões cerebrais como o córtex pré-frontal, o cerebelo e os gânglios da base interagem coletivamente para exercer governança e controle sobre a função executiva e a intencionalidade de movimentos que exigem antecipação e previsão.
Da mesma forma, a emoção exerce uma influência substancial nos processos cognitivos humanos, incluindo a percepção, atenção, aprendizagem, memória, raciocínio e resolução de problemas.
Essa influência é particularmente forte na atenção, modulando sua seletividade e motivando a ação e o comportamento.
A amígdala e o córtex pré-frontal trabalham em conjunto com o lobo temporal medial de forma integrada: a amígdala (estrutura central da rede emocional) modula a consolidação da memória, o córtex pré-frontal media a codificação e formação da memória e o hipocampo é crucial para a aprendizagem bem-sucedida e a retenção da memória de longo prazo.
O cérebro e o restante do corpo funcionam como uma estrutura dinâmica, em que a saúde física, saúde mental e saúde emocional estão interconectadas de forma multidirecional.
Quando uma área da saúde está comprometida, as outras sofrem. Sendo assim, a disfunção em qualquer dos três circuitos cerebrais pode se manifestar em padrões comportamentais problemáticos.
A desregulação emocional, por exemplo, pode impactar substancialmente a atenção, a memória e as habilidades de tomada de decisão.
Pensamentos depressivos, estresse financeiro e preocupações com o futuro podem distrair a mente, diminuindo a capacidade de foco e de pensamento eficaz.
A distratibilidade causada pela desregulação emocional pode levar a dificuldades de memória, como esquecer informações novas ou partes de conversas.
Além disso, a energia extra despendida na desregulação emocional reduz a capacidade de análise, transformando até mesmo decisões simples em tarefas desafiadoras.
A desregulação emocional, ao consumir energia cerebral e prejudicar a atenção, memória e tomada de decisões, não é apenas um sintoma, mas um fator que perpetua e agrava o desequilíbrio.
Emoções negativas intensas como medo e raiva podem diminuir o controle cortical, comprometendo a neuroplasticidade e a capacidade de adaptação e aprendizado.
A compreensão de que a saúde mental é um processo dinâmico de homeostase, em que o cérebro processa desafios e retorna ao equilíbrio, é aprofundada pela análise dos circuitos cerebrais.
A interconexão entre emoção, cognição e atividades sensório-motoras significa que a disfunção em um domínio pode ter efeitos em cascata nos outros e que a capacidade de regulação emocional é intrinsecamente ligada à função cognitiva e à ação.
Para os profissionais de saúde, isso enfatiza a necessidade de abordagens terapêuticas que visem não apenas a cognição ou o comportamento isoladamente, mas que considerem a regulação emocional como um ponto de entrada fundamental para restaurar a funcionalidade global do cérebro e, consequentemente, a saúde mental de forma integral.
Padrões comportamentais disfuncionais e quadros clínicos frequentes
Se os comportamentos, que são gerados/processados/controlados pelos circuitos cerebrais emocional/cognitivo/sensório-motor, não forem manejados adequadamente, podem destruir os pilares da saúde mental.
E a negligência em relação aos pilares da saúde mental, manifestada através de padrões comportamentais disfuncionais, pode por sua vez levar a uma série de quadros clínicos que afetam profundamente o bem-estar físico, mental e emocional.
Esses padrões comportamentais desadaptativos são frequentemente a ponte entre um estilo de vida desequilibrado e o desenvolvimento de condições como ansiedade, depressão, obesidade e burnout.
Por exemplo: a combinação entre sedentarismo e comportamento alimentar inadequado é um fator de risco direto para obesidade e problemas metabólicos.
O estilo de vida sedentário tem sido identificado como um contribuinte significativo para o aumento dos riscos de obesidade, doenças cardiovasculares, diabetes do tipo 2, osteoporose, câncer e depressão.
A inatividade física pode levar a distúrbios no balanço energético. E a disfunção dopaminérgica mesolímbica, que causa lentidão psicomotora, fadiga e anergia, contribui para a escolha de um estilo de vida sedentário e para aspectos da depressão.
A qualidade do sono é outro pilar crítico cuja negligência tem consequências severas. A insônia, por exemplo, está associada a uma série de problemas, incluindo a perda da capacidade de autocontrole, foco e regulação emocional.
Distúrbios crônicos do sono e a privação de sono são fatores de risco importantes para o desenvolvimento de depressão, ansiedade, doença de Alzheimer e outras formas de demência.
A privação de sono amplifica a reatividade da amígdala a estímulos negativos e a reatividade mesolímbica a estímulos de recompensa, com conectividade funcional reduzida com o córtex pré-frontal.
Isso resulta em um desequilíbrio afetivo bidirecional, que pode levar a um aumento da impulsividade e a escolhas alimentares desadaptativas, como a preferência por alimentos de alto valor calórico e o consumo exagerado.
A ansiedade excessiva, quando não gerenciada adequadamente, pode culminar em síndrome de burnout e depressão. O burnout é um estado de exaustão mental e física causado pelo estresse crônico, que, se não tratado, pode levar a um esgotamento total de energias.
Ele diminui o desempenho cognitivo, exigindo maior esforço para tarefas normais e afetando a memória de detalhes diários. Indivíduos com burnout apresentam pior desempenho em funções executivas como planejamento e coordenação de tarefas.
O estresse crônico pode causar inflamação e disfunção cerebral, impactando o humor e a memória, e aumentar o risco de condições neurológicas como demência, depressão, enxaquecas e AVC.
A ativação prolongada do sistema de resposta ao estresse e a exposição excessiva ao cortisol podem desregular quase todos os processos corporais, aumentando o risco de ansiedade e depressão.
Um exemplo contemporâneo de padrão comportamental disfuncional com amplas ramificações neuropsicológicas é o uso exacerbado de tecnologia, em particular de smartphones.
O uso excessivo de celular tem sido associado a vício e procrastinação. Pesquisas indicam que a dependência de smartphones pode ter um impacto significativo na saúde física e mental, levando à depressão e ao atraso no desenvolvimento cerebral.
Estudos mostram que o tempo excessivo gasto em mídias sociais aumenta o risco de sintomas internalizantes, como ansiedade e depressão, e intensifica sentimentos de solidão.
Indivíduos com maior nível de dependência de smartphones apresentam pior desempenho em habilidades cognitivas, em reações visuais e auditivas e em autocontrole, além de pontuarem mais baixo em felicidade geral e mais alto em medo de cometer erros e procrastinação.
Em termos de função cognitiva, o uso excessivo de smartphones está associado a controle cognitivo reduzido e atenção prejudicada.
Estudos de neuroimagem funcional (fMRI) revelam comprometimento no controle cognitivo durante o processamento emocional e na interação social, com conectividade funcional reduzida em regiões cerebrais relacionadas ao controle cognitivo de estímulos emocionais e recompensa.
A Tabela 1 ilustra a ligação entre padrões comportamentais disfuncionais e suas consequências neuropsicológicas.
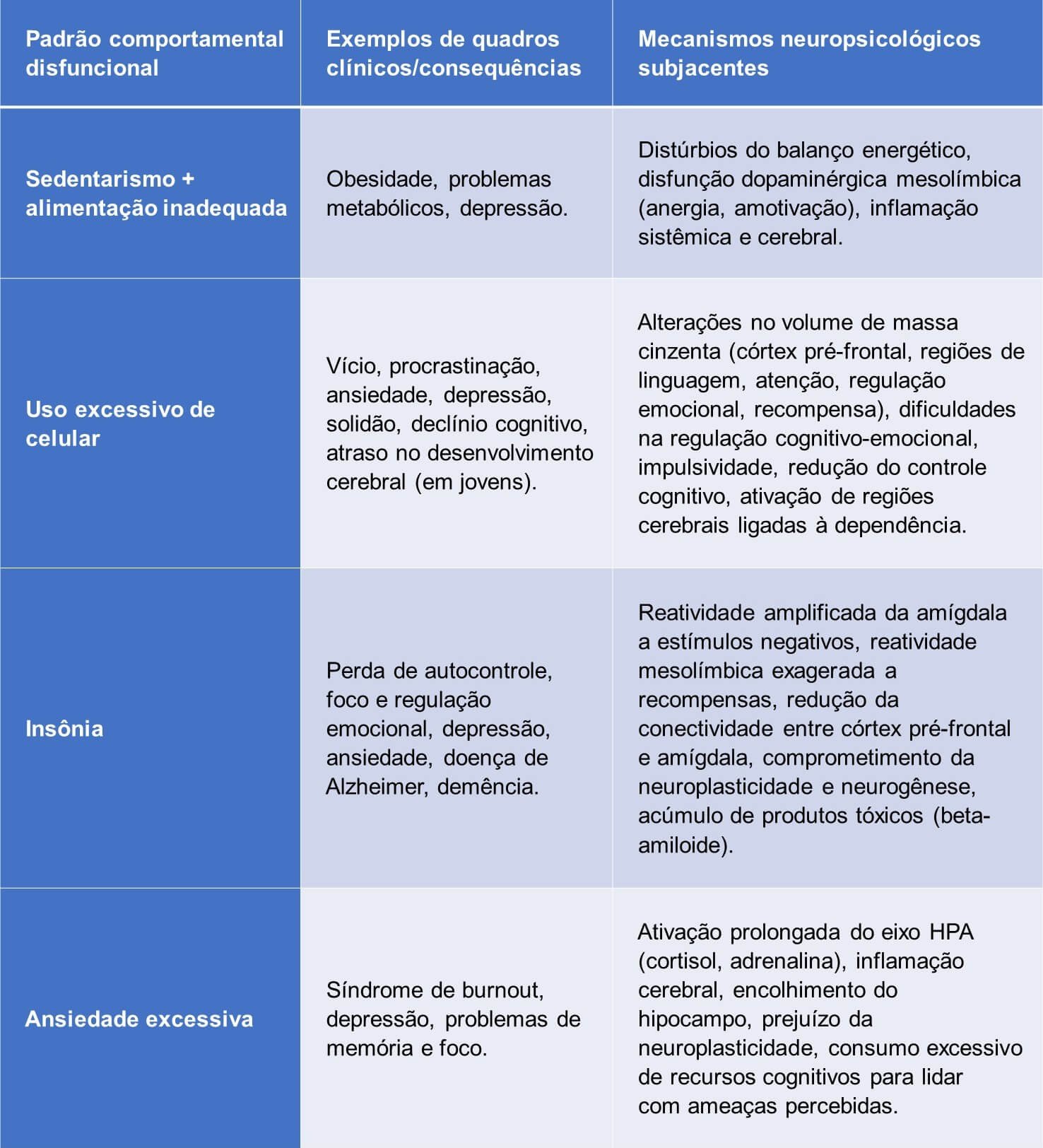
A compreensão de que a negligência em relação aos pilares da saúde mental traduz-se em padrões comportamentais disfuncionais que, por sua vez, têm substratos neurobiológicos claros, é fundamental para a prática clínica.
Por exemplo: a ligação entre o uso excessivo de smartphones e alterações na estrutura cerebral, como a redução do volume de massa cinzenta em áreas cruciais para a linguagem, atenção, funções executivas e regulação emocional, demonstra que o comportamento não é apenas um sintoma, mas um fator etiológico que molda a própria arquitetura e funcionalidade cerebral.
Para os profissionais de saúde, isso significa que as intervenções devem ir além do aconselhamento comportamental superficial, visando à reestruturação de hábitos enraizados que estão impactando diretamente a saúde cerebral.
A avaliação deve ser minuciosa para identificar esses padrões e os mecanismos neurobiológicos subjacentes, permitindo a formulação de planos de tratamento que abordem a causa-raiz do problema.
O papel do profissional de saúde na orientação da mudança comportamental
É essencial que os profissionais de saúde conscientizem-se de que a avaliação e a orientação de mudanças comportamentais dos pacientes devem ser sempre neurobiologicamente informadas/fundamentadas.
A responsabilidade do profissional reside em compreender profundamente o que está acontecendo com o paciente, para então planejar e orientar a modificação de comportamentos disfuncionais.
É fundamental que essa avaliação e orientação sejam realizadas com precisão, pois uma abordagem inadequada pode até mesmo levar a uma piora do quadro clínico!
Avaliações minuciosas e planos de tratamento personalizados são primordiais para atender às necessidades únicas de cada paciente.
Isso pode incluir uma variedade de modalidades terapêuticas, como terapia cognitivo-comportamental (TCC), terapia comportamental dialética (DBT), entrevista motivacional (EM) e terapias baseadas em mindfulness, que devido ao seu embasamento neurocientífico e à sua capacidade de modular circuitos neurais, são ferramentas indispensáveis no processo de mudança comportamental.
Outro ponto a salientar é a importância da comunicação interdisciplinar e da colaboração eficaz entre os profissionais de saúde de diferentes especialidades, para garantir uma atenção integral e um tratamento abrangente ao paciente, reconhecendo que a saúde mental, saúde física e saúde emocional são inseparáveis.
Conclusão: prática clínica baseada em evidências
A ênfase na análise adequada dos comportamentos da pessoa não é apenas uma diretriz clínica, mas uma exigência para decifrar os complexos circuitos cerebrais que geram e controlam esses comportamentos.
Para os profissionais de saúde, as implicações são claras e imperativas. A prática clínica moderna exige uma avaliação comportamental robusta e uma orientação baseada em evidências que considerem a totalidade do indivíduo e a complexidade de seus sistemas neurobiológicos.
A capacidade de identificar os padrões comportamentais disfuncionais e seus correlatos cerebrais permite a formulação de planos de tratamento personalizados, que não apenas visam a aliviar sintomas, mas também promover a restauração da funcionalidade cerebral e a resiliência.
A otimização dos pilares da saúde mental, através de intervenções comportamentais fundamentadas pela neurociência, oferece um caminho promissor para a prevenção e o tratamento de uma vasta gama de condições patológicas, melhorando significativamente a qualidade de vida dos pacientes.
Nota 1: artigo elaborado com base em palestra proferida pelo Prof. Andrei Mayer, durante o evento online Semana da Neurociência do Comportamento, realizado em junho de 2025. Fonte: https://andreimayer.com.br/.
Prof. Andrei Mayer – Professor Adjunto de Neurofisiologia e Fisiologia Geral, na Universidade Federal de Santa Catarina (UFSC), com mestrado e doutorado em Fisiologia (ênfase em Neurofisiologia), pelo Instituto de Biofísica Carlos Chagas Filho (IBCCF) da Universidade Federal do Rio de Janeiro (UFRJ) e pós-doutorado sob supervisão da Dra. Leah Krubitzer, na Universidade da California (UC-Davis). Pesquisador na área de neurociência aplicada ao ensino/aprendizado e à divulgação científica. Credenciado aos Programas de Pós-graduação em Neurociências (PPGN) e Ciências Fisiológicas (PMPGCF) da UFSC.
Referências bibliográficas
Ho, Phuong Thuy Nguyen; Ha, Pham Bich Tram; Tong, Thao; Bramer, Wichor M.; Hofman, Amy; Lubans, David Revalds; Vernooij, Meike W.; Rodriguez-Ayllon, María. Mechanisms Linking Physical Activity with Psychiatric Symptoms Across the Lifespan: A Systematic Review. National Library of Medicine. Ago –2023. DOI: 10.1007/s40279-023-01895-0. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC10587276/. Acesso em 8 de janeiro de 2026.
Hoffman, Margaret. How Social Connections Support Your Mental Health. Brain Energy. Jul – 2023. Disponível em https://newsletter.brainenergy.com/how-social-connections-support-your-mental-health/. Acesso em 17 de novembro de 2025.
Leisman, Gerry; Moustafa, Ahmed A.; Shafir, Tal. Thinking, Walking, Talking: Integratory Motor and Cognitive Brain Function. National Library of Medicine. Mai – 2016. DOI: 10.3389/fpubh.2016.00094. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC4879139/. Acesso em 18 de novembro de 2025.
Loux, Matthew; Loux, Derex. The Relationship Between Nutrition and Mental Health. American Military University. Jul – 2025. Disponível em https://www.amu.apus.edu/area-of-study/health-sciences/resources/the-relationship-between-nutrition-and-mental-health/. Acesso em 18 de novembro de 2025.
Reimann, Gerion M. What Poor Sleep Really Does to Your Brain. Neuroscience News. Abr –2025. Disponível em https://neurosciencenews.com/poor-sleep-emotion-memory-28782/. Acesso em 8 de janeiro de 2026.
Reimann, Gerion M.; Hoseini, Alireza; Koçak, Mihrican et al. Distinct Convergent Brain Alterations in Sleep Disorders and Sleep Deprivation: A Meta-Analysis. JAMA Psychiatry. Vol. 82, Nº 7. Abr –2025. DOI: 10.1001/jamapsychiatry.2025.0488. Disponível em https://jamanetwork.com/journals/jamapsychiatry/fullarticle/2833305. Acesso em 8 de janeiro de 2026.
Walker, Adam. Sleep and Its Impact on Brain Function: A Neuroscientific Perspective. Open Access Journals. Dez – 2024. Disponível em https://www.openaccessjournals.com/articles/sleep-and-its-impact-on-brain-function-a-neuroscientific-perspective-18232.html. Acesso em 18 de novembro de 2025.
Williamson, Laura. Food for thought: How Diet Affects the Brain over a Lifetime. American Heart Association. Set – 2024. Disponível em https://www.heart.org/en/news/2024/09/27/food-for-thought-how-diet-affects-the-brain-over-a-lifetime. Acesso em 18 de novembro de 2025.
Wright, Paul. Stressed out? Discover the effect of stress on the brain and ways to manage it. Nuvance Health. Mai – 2024. Disponível em https://www.nuvancehealth.org/health-tips-and-news/the-effect-of-stress-on-the-brain-and-ways-to-manage-it. Acesso em 8 de janeiro de 2026.
Chronic stress puts your health at risk. Disponível em https://www.mayoclinic.org/healthy-lifestyle/stress-management/in-depth/stress/art-20046037. Acesso em 17 de novembro de 2025.
Emotional Regulation and Cognition: A Multidirectional Relationship. The Brain & Behavior Clinic. Disponível em https://brainbehaviorclinic.com/emotional-regulation-and-cognition-a-multidirectional-relationship/. Acesso em 18 de novembro de 2025.
The four pillars of mental health/Social health. LifeWorks NW. Disponível em https://www.lifeworksnw.org/2025/05/04/mental-health-pillars-social-health/. Acesso em 17 de novembro de 2025.

