A cefaleia é uma dor craniofacial sentida em alguma estrutura da cabeça, pescoço ou cavidade craniana.
É dividida em primária e secundária, sendo a primeira uma dor craniofacial recorrente ou persistente, sem causa aparente subjacente. Já a segunda é uma dor resultante de outra desordem fisiológica ou física, como a pressão exercida por um tumor ou a sinusite, sendo portanto um fator secundário e sintomático.
Um tipo de cefaleia primária muito comum é a cefaleia tensional, que pode ter como causa o estresse e a ansiedade, mas também problemas odontológicos e distúrbios do sono, entre outros.
Apresenta-se geralmente com episódios de dor bilateral do tipo tensão ou aperto, sendo a região occipital a mais acometida, seguida pela região frontal e apical.
Dá-se com intensidade leve a moderada e duração mínima de 30 minutos (Varão, 2022).
Pode ser crônica ou episódica e o tratamento envolve intervenções farmacológicas e não farmacológicas (Figueiredo et al, 2023).
Segundo Limeira e Molina (2022), esse distúrbio pode provocar incapacidade física, faltas no trabalho, ansiedade, depressão, uso excessivo de medicamentos e altos custos econômicos para o indivíduo.
O impacto de uma cefaleia tensional crônica na vida da pessoa pode ser perturbador, limitando sua qualidade de vida de forma relevante.
O tratamento é multifacetado, devendo ser individualizado. Tradicionalmente, envolve abordagens agudas e preventivas, como uso de analgésicos de venda livre ou anti-inflamatórios não esteroides, que são recomendados para alívio imediato, e terapias não farmacológicas, como a fisioterapia, que tem auxiliado na gestão a longo prazo.
Já a prevenção tem como foco a identificação e manejo do estresse crônico, que na maioria das vezes origina a cefaleia tensional crônica (Figueiredo et al., 2023).
O estresse e a ansiedade podem levar a hábitos como o apertamento de dentes e bruxismo, que vão sobrecarregar a articulação temporomandibular causando a disfunção temporomandibular – DTM, ou seja, um conjunto de manifestações clínicas objetivas e subjetivas que envolvem a região orofacial, os sistemas muscular e articular e outras estruturas associadas.
Essa manifestação é um grande desafio para a medicina odontológica devido à multiplicidade de causas, que envolvem componentes biopsicossociais com variados sintomas associados como o estresse e a ansiedade, podendo ocasionar diversos outros problemas como a insônia e a distonia neurovegetativa ou disautonomia – que é o mau funcionamento do sistema nervoso autônomo – SNA, que pode, por sua vez, retroalimentar a cefaleia tensional (Varão, 2022).
Diante de quadros como esse em que a dor pode ser crônica e de difícil manejo ou solução, trazendo componentes múltiplos e envolvendo origem inespecífica, vale ressaltar a aplicação de terapia com anestésicos locais ou terapia neural – TN, que recrutou inúmeros médicos e dentistas desde aproximadamente 100 anos em todo o mundo, devido à resolução de um caso de dor crônica que ultrapassava 25 anos e teve cura definitiva por meio dela (Varão, 2022).
Trata-se de uma terapia feita com anestésicos locais – ALs, que envolve injeções de curta ação e baixa concentração (0,5% – 1,0%) de um AL em pontos específicos do corpo selecionados conforme os sintomas clínicos e histórico médico do paciente, com fins terapêuticos e não anestésicos (Vinyes et al., 2023).
Os locais de aplicação podem ser pontos dolorosos, cicatrizes, pontos-gatilho, pontos de acupuntura ou intra-articular, entre outros (Gonçalves et al., 2020).
Os mecanismos propostos para os efeitos dessa terapêutica envolvem a modulação do sistema nervoso autônomo – SNA e de processos imunológicos e inflamatórios, o que fundamenta sua utilização em quadros com disfunção sensório-emocional e dor persistente (Vinyes; Munõz-Sellart; Fischer, 2023).
Apesar dos relatos e da difusão crescente dessa técnica, ainda há necessidade de contribuições clínicas que descrevam desfechos em situações específicas como a de cefaleia tensional crônica, trazendo dados sobre a capacidade da TN de sanar quadros desse tipo, o que justifica a realização da pesquisa descrita neste artigo, cujo objetivo foi relatar o caso de um participante com queixa de cefaleia crônica de longa data, tratado por meio da aplicação da TN, e apresentar o desfecho clínico, sob a hipótese de que essa terapêutica pode aliviar os sintomas em um indivíduo já submetido a vários outros tipos de tratamentos no decorrer de anos, sem resolução satisfatória por meio desses outros tratamentos.
A aceitação e aplicação da terapia neural está se expandindo e o trabalho aqui apresentado pretende contribuir para o desenvolvimento contínuo dessa abordagem.
Metodologia
Relato de um caso clínico em seus detalhes: cliente com histórico de cefaleia crônica (queixa principal), ansiedade e insônia, sendo tratado por meio de terapia neural – TN, na clínica Janine Espaço de Terapias, em Uberlândia/MG.
Tratamento realizado com a utilização do anestésico local procaína a 0,7%.
Os procedimentos de coleta para avaliação diagnóstica foram entrevistas, anamneses, observação direta e verificação do nível de dor por meio da escala visual analógica (EVA), com subsequente intervenção terapêutica, conforme relatados a seguir.
O embasamento teórico foi feito através de pesquisa bibliográfica em artigos científicos selecionados por meio de busca nas plataformas PubMed e Google Acadêmico.
A análise dos dados obtidos foi qualitativa e descritiva, com base no referencial teórico para discussão posterior.
Relato de caso
Homem (participante) de 36 anos com queixa principal de cefaleia tensional crônica por pelo menos 10 anos.
Relatou que nas fases mais dolorosas apresentava dor ao redor de toda a cabeça (sensação de pressão em toda a região), nuca (occipital), têmporas e ao redor dos olhos. Relatou também episódios frequentes de ansiedade e insônia.
Inicialmente, em consulta com clínico geral foram prescritos um analgésico e um miorrelaxante, que fizeram pouquíssimo efeito.
Algum tempo depois, ao consultar-se com um neurologista foi prescrita ingestão oral de anti-inflamatório não estereoidal por quatro semanas, o que de início trouxe algum alívio da dor, que entretanto retornou rapidamente quando a medicação foi interrompida.
Foram recomendadas 10 sessões de fisioterapia, mas o paciente não se sentiu melhor, relatando frustração com isso.
Também foi prescrito o medicamento duloxetina 60 mg (indicado para o tratamento de diversas condições que envolvem transtornos mentais e dores crônicas).
Diante de uma crise com cefaleia lancinante precisou ausentar-se do trabalho e realizou uma tomografia computadorizada que concluiu não haver alterações, estando tudo nos limites da normalidade. Realizou, depois, diagnósticos diferenciais para descartar outras condições.
Foi preciso ficar três dias afastado do trabalho tomando anti-inflamatórios, período em que a crise passou, mas não toda a dor.
Começou também a ter alergia aos medicamentos, apresentando, além de dor epigástrica, coceira em placas vermelhas e elevadas na pele.
Mais tarde, ao consultar outro neurologista e relatar mais ansiedade e tristeza com a situação de dor e incapacidade diante disso, foi retirado o medicamento anterior e prescrito o Deller 50 mg, objetivando melhora no quadro depressivo que havia se instalado.
Foi realizada uma ressonância magnética para investigação mais aprofundada, a qual também não apresentou alterações.
Tempos depois, diante de uma nova crise grave mudou novamente a medicação, passando a tomar o Revoc 50 mg também com o objetivo de buscar melhora no quadro de ansiedade e depressão.
Além disso, foi direcionado a um dentista especialista em disfunção temporomandibular – DTM e dor orofacial, para novas sessões de fisioterapia.
O novo medicamento provocou alergia e depois de exames físicos extensos junto ao dentista, realização de radiografias para verificar a condição geral dos dentes e polissonografia devido a distúrbios do sono, não havendo achados significativos, foi recomendada a avaliação psicológica/psiquiátrica para auxiliar no estresse e ansiedade subjacentes. Diante disso, ele se apresentou na clínica da autora.
Avaliação diagnóstica
Foi feita anamnese conforme a medicina tradicional chinesa – MTC, associada à anamnese pela psicogenealogia dental.
Durante o acolhimento e as anamneses, restou evidenciada a vivência de pressões no trabalho que provocaram estresse e ansiedade. Também houve relato de que sempre foi uma pessoa ansiosa e preocupada e de que aperta os dentes à noite e às vezes durante o dia sem perceber.
Diante das respostas e de tudo o que foi percebido, foi realizada palpação nos pontos de cabeça e pescoço onde a dor costuma prevalecer nos casos de cefaleia tensional.
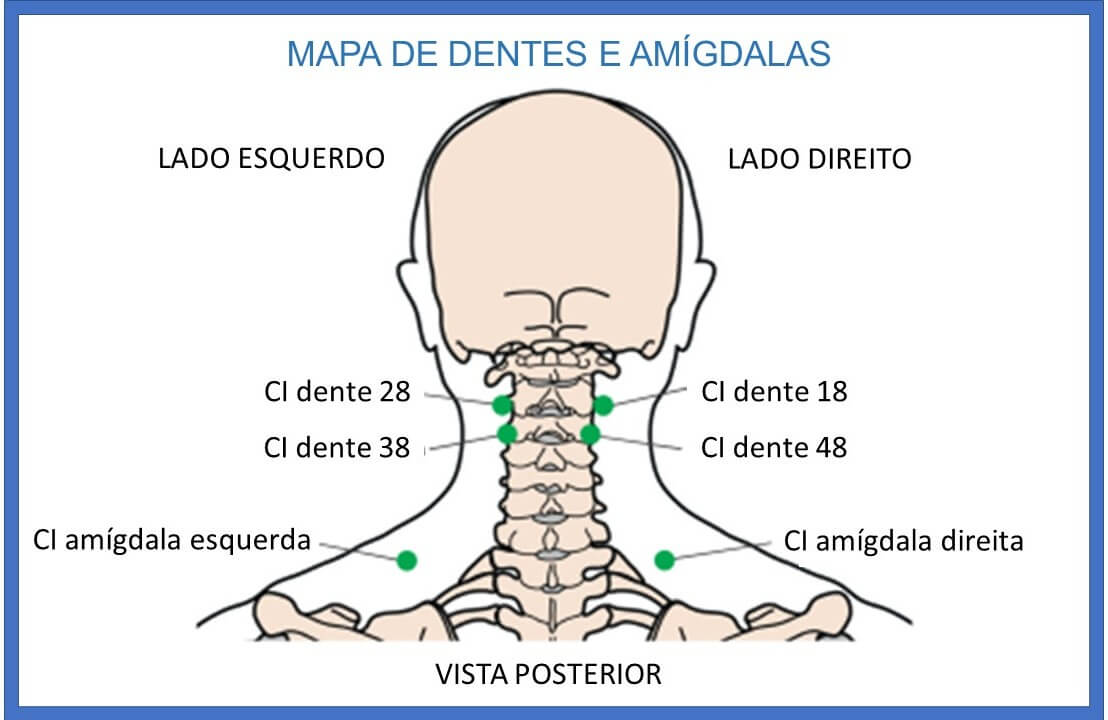
Ao exame foram identificadas tensão e dor à palpação na articulação temporomandibular – ATM, têmporas, nuca e pescoço, incluindo pontos-gatilho miofasciais latentes e circundantes e pontos de acupuntura como CI dente 18, 28, 38 e 48 e CI amígdala direita e esquerda.
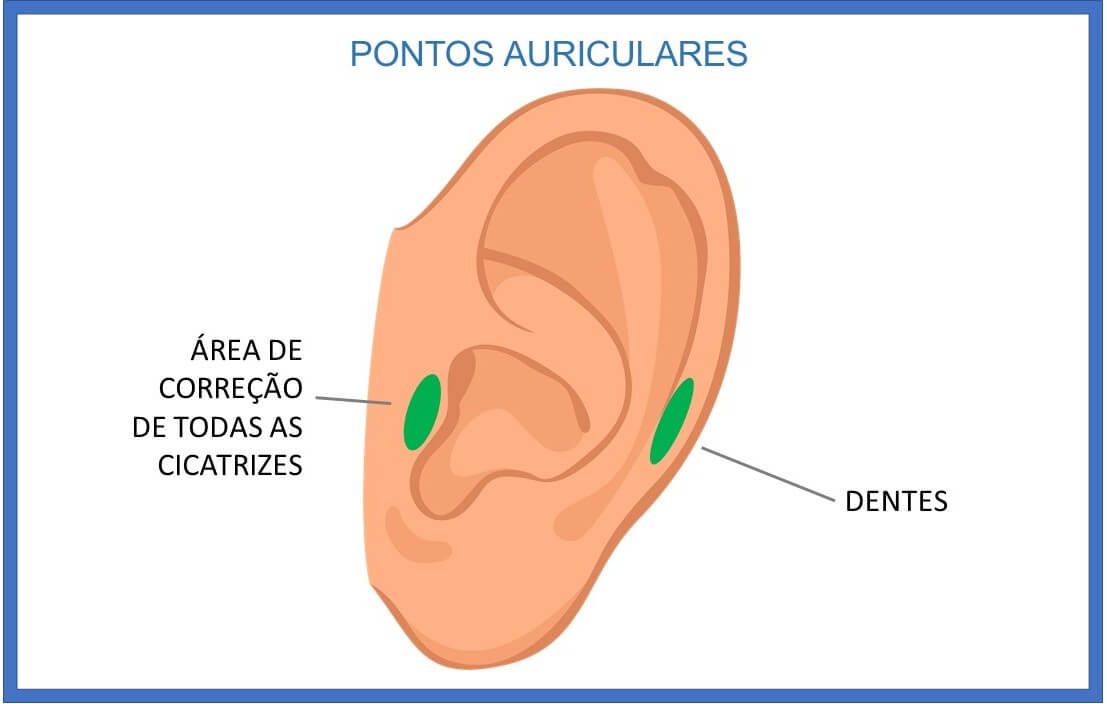
Tudo isso fez suspeitar do dente do siso como campo de interferência. Diante disso, também faz parte do protocolo observar e apalpar as áreas de dentes e efetuar correção de todas as cicatrizes localizadas no pavilhão auricular. A apalpação dessas áreas mostrou sensibilidade na orelha esquerda.
Para além do que foi relatado, não houve outras anormalidades no histórico médico ou familiar que fossem relevantes para o caso.
Para registrar o nível de dor diante da cefaleia foi utilizada a escala visual analógica (EVA). A dor foi relatada pelo cliente antes da primeira e segunda sessões e em uma terceira ocasião que após devidos relatos serviu apenas para monitoramento.
Intervenção terapêutica
Diante de todo o exposto, a abordagem escolhida para o tratamento foi a terapia neural –TN. Os locais selecionados para a aplicação foram os pontos de acupuntura (previamente apalpados) CI dente 18, 28, 38 e 48, CI amígdala direita e esquerda, área de dentes e área de todas as cicatrizes, onde foram feitas injeções de procaína a 0,7% em solução salina (Figuras 1 e 2).
Em ambos os casos, a aplicação do anestésico consistiu em formar uma pápula local na camada subcutânea da pele. Ao todo, utilizaram-se 3 ml aplicados com seringa de 5 ml e agulhas finas de 0,4 mm x 25 mm.
No total, foram realizadas duas sessões de aplicação, uma no início do estudo (6 de agosto de 2024) e outra 15 dias depois (20 de agosto de 2024), que duraram aproximadamente cinco minutos. Durante as aplicações, o participante preferiu permanecer sentado.
As áreas e pontos selecionados foram apalpados nas duas sessões. Ficou combinado que o participante retornaria à clínica caso a dor reaparecesse, tendo sido monitorado por telefone três e seis meses após a última sessão de aplicação.
Resultados
Anteriormente à primeira aplicação, o nível de dor percebido pelo participante foi de 9. Antes da segunda sessão, foi relatada redução da dor percebida (nível de dor 1), com descrição de que todas as tensões diminuíram quase por completo, o que permitiu dormir melhor.
Após a segunda sessão (monitoramento), o relato foi de que a dor foi completamente eliminada (nível de dor 0), possibilitando ao participante pensar com mais clareza durante as atividades laborais e agir com mais tranquilidade diante das tarefas, tendo melhora na função social. A ansiedade diminuiu consideravelmente, permitindo que ele passasse a dormir todas as noites.
Desde a última sessão, em 20 de agosto de 2024, não houve recorrência da cefaleia tensional. Além disso, nenhum evento adverso foi observado.
Discussão
A relação entre cefaleia tensional, disfunção temporomandibular – DTM, estresse e ansiedade é multifacetada, sendo que esses fatores podem desencadear um ao outro, agravando os sintomas mutuamente e alimentando um ciclo de dor e tensão.
Estresse e ansiedade podem resultar em tensão muscular — nos músculos da face, pescoço e ombros, contribuindo para a DTM.
Eles também são fatores de risco para o ranger de dentes e o apertamento dental que geralmente ocorrem durante o sono, o que também gera sobrecarga na mandíbula e dentes, causando dor e DTM.
A tensão muscular pode provocar cefaleia tensional, sendo que a dor e a tensão podem se espalhar para a cabeça e o pescoço, desencadeando ou piorando a cefaleia.
Além disso, níveis altos de ansiedade e depressão (que podem resultar da vivência de dor) podem influenciar na percepção da própria dor, pois o indivíduo passa a prestar mais atenção aos sintomas, amplificando a intensidade percebida (sensibilização central).
Por fim, a cefaleia crônica e a DTM podem aumentar os níveis de estresse e ansiedade, piorando o quadro emocional e perpetuando o ciclo de dor (Limeira; Molina, 2022).
Sujeitos com cefaleia tensional crônica apresentam tecidos miofasciais mais sensíveis se comparados aos de pessoas saudáveis. Esse aumento de sensibilidade pode ser originário da liberação de mediadores inflamatórios, provocando a sensibilização dos aferentes sensoriais periféricos.
Quando os impulsos nociceptivos são prolongados, ou seja, quando persistem os sinais elétricos que levam ao cérebro a informação sobre lesões e danos teciduais potenciais ou reais, ocorre a sensibilização dos neurônios de segunda ordem no núcleo trigeminal da espinha dorsal, o que resulta em uma excitabilidade aumentada dos neurônios supraespinhais e facilitação de impulsos nociceptivos, provocando mais dor (Varão, 2022).
Ocorre que foram identificadas várias áreas de interação entre o sistema nervoso autônomo – SNA e o sistema nervoso somático, tanto no sistema nervoso central quanto na periferia (Sillevis; Shamus; Moura Filho, 2020).
Qualquer ativação do SNS, periférico ou central (inclusive por meio das emoções) pode provocar e amplificar manifestações sintomáticas como dor e inflamação, gerando ciclos de feedback positivo (Vinyes; Munõz-Sellart; Fischer, 2023).
Assim, no caso de sensibilização central ocorre hiperatividade no nível de entrada nociceptiva na medula espinhal. Com isso, haverá hiperatividade na substância cinzenta lateral e aumento na atividade simpática, significando que a dor tem efeito sobre o sistema nervoso simpático – SNS.
As repercussões dessas correlações são muitas, sendo que essa estreita relação entre SNA e dor deve ser considerada na prática terapêutica (Sillevis; Shamus; Moura Filho, 2020).
Kronenberg, Ludin e Fischer (2019) detalham que os processos nociceptivos desencadeiam respostas reflexas mediadas pelo SNS, ocorrendo por meio dos tratos viscerocutâneo, cultivisceral, viscerossomático-motor e reflexo, o que pode provocar dor nas zonas de projeção, como também aumento do tônus muscular, desregulação do órgão interno que está associado, alterações na circulação, aumento do turgor cutâneo e hiperalgesia de áreas da pele, aumentando ainda mais a atividade simpática ou feedback positivo.
Para além disso, há a interação neuroimunológica, pois o SNS influencia os processos imunológicos principalmente através da liberação de neurotransmissores, como a noradrenalina, que se ligam a receptores nas células do sistema imunológico. Ou seja, também exerce um papel crucial no equilíbrio (homeostase) entre a ativação e a repressão da resposta imunológica.
Assim, o SNA desempenha uma atividade central na regulação de processos inflamatórios e imunológicos, (micro)circulação e, portanto, dor e outras condições clínicas, porque controla cascatas neuroimunológicas e inflamatórias reflexivas (Vinyes; Munõz-Sellart; Fischer, 2023).
Portanto, sabe-se que o SNA desempenha uma ação fundamental na regulação de importantes processos orgânicos, sendo que o desequilíbrio das atividades de seus ramos simpático e parassimpático pode causar e manter inflamações e dores.
A dor crônica pode, assim, ter origem em um efeito secundário de inflamação, em alterações estruturais que afetam o sistema musculoesquelético ou em disfunções no SNA (Vinyes et al., 2023). Nesse sentido, cessar a cascata de eventos que levam à manutenção da dor crônica é de grande valor terapêutico.
A terapia neural – TN é uma das terapêuticas que objetivam cessar esse processo, consistindo na aplicação de injeções de anestésicos locais de curta ação (principalmente a procaína) para tratar condições de dores crônicas e funcionais, por meio de três abordagens principais: tratamento local com administração da procaína diretamente ou em área próxima às estruturas afetadas, injeção do anestésico local – AL em estruturas inervadas pelo mesmo segmento espinhal que a área sintomática (técnica segmentar) e administração da procaína nas áreas de inflamação crônica subclínica, que frequentemente estão situadas em fraturas, dentes, cicatrizes, seios da face, intestinos e fora do respectivo local anatômico (técnica dos campos de interferência) – (Haller et al., 2019).
Ou seja, na terapia neural o AL não é utilizado com o propósito de atingir anestesia local, mas sim de cessar a cascata de eventos que levam à manutenção da dor, isto é, interromper o ciclo vicioso, atingir a reorganização do sistema nervoso e restaurar as condições fisiológicas dos tecidos.
O presente caso clínico ajuda a demonstrar que a TN é capaz de produzir alívio duradouro dos sintomas de cefaleia tensional crônica de longa data e refratária aos tratamentos convencionais.
Observou-se uma redução progressiva da dor (de EVA 9 para 0), após duas sessões de TN com procaína a 0,7%, acompanhada de melhora da ansiedade e do padrão de sono.
Esse resultado corrobora estudos que apontam benefícios no uso de anestésicos locais em baixa dose no manejo da dor crônica, incluindo melhora de sintomas ansiosos e depressivos, por meio da interrupção de feedbacks positivos.
Os mecanismos terapêuticos relatados na literatura (e que serão citados a seguir) sustentam esses efeitos.
Foi descrito um grande número de ações benéficas desses anestésicos junto às funções celulares e de metabolismo após tratamentos de longo prazo com baixas concentrações.
Observou-se um efeito de retardamento no envelhecimento, que é um fator de risco para doenças que diminuem a expectativa de vida, como o diabetes do tipo 2, depressão, neurodegeneração e declínio cognitivo, aterosclerose, problemas cardiovasculares, câncer, sarcopenia, osteoartrite e osteoporose.
Medicamentos à base de procaína podem atingir mecanismos que levam ao envelhecimento e que são comuns a doenças relacionadas à idade, respondendo a inflamações, autofagia e senescência celular, danos oxidativos e hipermetilação.
Com isso, podem estender o tempo de vida saudável e reparar e reduzir danos relacionados ao envelhecimento, por meio de seu potencial geroprotetor (Gradinaru et al., 2021).
Para além de seus efeitos antioxidantes, anti-inflamatórios e antiaterogênicos em nível celular e molecular e de outros efeitos geroprotetores, recentemente foram relatados efeitos radioprotetores sobre linfócitos humanos isolados de jovens ou idosos, assim como o fato da procaína e seus metabólitos modularem vários processos bioquímicos e celulares como os da estrutura e função da mitocôndria, metilação do DNA, biossíntese de colesterol e atividade da monoamina oxidase (Gradinaru et al., 2021).
Como já foi exposto, um distúrbio crônico assintomático em uma parte do corpo pode causar um distúrbio sintomático em outra área do corpo. Isso explica por que vários autores relatam a eliminação de uma dor distante após aplicação de um AL na região de uma cicatriz ou área de inflamação crônica distal.
Com relação ao caso aqui relatado, sabe-se, por exemplo, que há relações neuroanatômicas entre dentes, estruturas trigeminais e região cervical. Assim, devido à convergência dos aferentes de diferentes nervos cranianos (V, VII, IX e X), bem como dos nervos cervicais superiores, na medula cervical superior há uma correspondência ou fusão entre os núcleos trigeminais espinhais e a coluna da cabeça do corno posterior (Vinyes et al., 2023).
Nesse caso, os processos nociceptivos causam a resposta reflexa que é difundida pelos nervos simpáticos. O SNS pode induzir a inflamação através de vasodilatação, liberação de neuropeptídeos pró-inflamação de suas fibras nervosas e extravasamento de plasma.
Tudo isso reduz o limiar de resposta do nociceptor ao mesmo tempo em que recruta nociceptores inativos, e com isso o ciclo de dor é reforçado (Vinyes et al., 2023).
Pontos-gatilho e disfunções articulares podem originar-se de estímulos nociceptivos da pele, sistema musculoesquelético e órgãos internos através de reflexos espinhais. Os músculos reagem como uma cadeia funcional transsegmental e polissegmentar interconectada, ou seja, funcionam em conjunto e de forma integrada, sendo que a identificação desses pontos é feita por meio de palpação (Fleckenstein; König; Banzer, 2019).
Nesse sentido, a terapia neural pode aliviar a dor pela estimulação das fibras nervosas somáticas também com a agulhada, induzindo um freio pré-sináptico, e o efeito simpatolítico contribui para o fechar do portal da dor, pois ajuda a interromper o ciclo de ativação nociceptivo, a desregulação vascular, a inflamação neurogênica, a excitação simpática e a tensão muscular em diferentes localizações ao mesmo tempo, sendo que a repetição disso pode reduzir a inflamação neurogênica.
E as injeções em vários pontos específicos parecem reduzir a dor mais eficazmente por várias semanas (Vinyes et al., 2023). A curta interrupção do ciclo de feedback pela injeção do AL dá ao sistema a chance de se reorganizar (Kronenberg; Ludin; Fischer, 2019).
Segundo Vinyes, Muñoz-Sellart e Caballero (2022), dados clínicos e experimentais apontam para o fato de que há reduções nas quantidades de citocinas pró-inflamatórias quando o AL é aplicado.
Esses autores relatam que há diferentes maneiras de explicar a quantidade de alvos terapêuticos dos anestésicos locais, já que as melhoras nos quadros de dor se dão pelos efeitos neuroprotetores, anti-inflamatórios, imunomoduladores e antivirais, como também pelos efeitos antitrombóticos e capacidade de perfusão melhorada dos ALs.
Dessa forma, sendo a ligação entre dor e inflamação descrita como um “reflexo inflamatório” do SNA (Fleckenstein; König; Banzer, 2019), bloquear ou interromper esse processo por meio da injeção do AL ajuda a restaurar as condições fisiológicas do tecido (Fleckenstein; König; Banzer, 2019; Kronenberg; Ludin; Fischer, 2019; Vinyes; Munõz-Sellart; Fischer, 2023).
O bloqueio repetido dos aferentes nociceptivos sensibilizados pelo AL ajuda na modulação de alterações e neuroplasticidade nos centros neuronais, possivelmente atenuando na “memória da dor” (Vinyes; Munõz-Sellart; Fischer, 2023).
E combinações de injeções podem ter efeito positivo em mecanismos inibitórios, como o controle do portão da dor, diminuindo a transmissão nociceptiva no corno dorsal (Kronenberg; Ludin; Fischer, 2019; Vinyes; Munõz-Sellart; Fischer, 2023).
Os resultados clínicos obtidos durante o tratamento no relato de caso aqui divulgado confirmam a capacidade de melhora também da ansiedade e insônia, padrões que seguem as fases descritas por Haller et al. (2019), em sua pesquisa sobre as sensações vivenciadas por pessoas tratadas com terapia neural e a liberação emocional que se dá diante do tratamento.
Segundo Haller et al. (2019), após o tratamento a primeira ocorrência é a sensação de bloqueio temporário da transmissão da dor. Em seguida, inicia-se uma resposta do SNA em que pode ocorrer uma turbulência no corpo (algo como tontura ou cansaço), o que geralmente é visto como um efeito positivo do tratamento. Depois, ocorre liberação e alívio subsequentes à experiência de turbulência. Nesse caso, o paciente pode sentir uma liberação física e emocional, alívio dos sintomas, humor e melhora no funcionamento diário.
Em um momento seguinte, devido ao alívio dos sintomas, surgem mecanismos de consolidação e integração, que podem incluir melhorias na capacidade de percepção da dor e na autoconsciência corporal, como também reintegração e reavaliação de memórias dissociadas ou crenças sobre doenças.
Por fim, os pacientes relatam uma sensação de fortalecimento e preparo para terem uma vida mais ativa.
Com relação à escolha e às vantagens da procaína importa expor que nenhum efeito colateral a longo prazo foi relatado em mais de 100 anos, enquanto ALs de descoberta mais recente e que têm ação prolongada apresentaram perfil de efeitos colaterais menos favoráveis, sendo que os resultados da terapia neural não dependem da duração farmacológica da ação do AL, ou seja, a necessidade está na interrupção do feedback positivo da dor e da inflamação.
Além disso, ao contrário dos ALs que são estruturados em amida, a procaína é estruturada em éster, o que ajuda a promover a microcirculação local. Outra vantagem é que seu efeito é localmente limitado e mais facilmente controlável, sendo que 95% dela é degradada no local, o que faz com que o metabolismo seja menos sobrecarregado (Kronenberg; Ludin; Fischer, 2019). Sua metabolização é feita no plasma e sua excreção é renal (Gonçalves et al.; 2020).
Além disso, soma-se a todos esses efeitos o fato de que na acupuntura estímulos nas terminações nervosas levam mensagens ao SNC, que os traduz no nível hipotalâmico gerando liberação de cortisol (anti-inflamatório), betaendorfinas (analgésicos) e serotonina (hormônio da felicidade) no sangue e líquido encefálico raquidiano; no nível do mesencéfalo ativando a substância cinzenta e estimulando a produção de norepinefrina e serotonina que liberarão endorfinas e no nível da medula espinhal provocando a ativação de interneurônios na substância gelatinosa e liberação de dinorfina (peptídeo opioide endógeno).
Diante disso, é possível verificar que a acupuntura e a terapia neural ativam mecanismos reguladores e compensatórios do corpo, podendo-se obter com essa combinação resultados relevantes para variadas situações patológicas (Gonçalves et al.; 2020), como nos casos de cefaleia crônica, ansiedade e insônia.
Em suma, os trabalhos utilizados para o embasamento do relato de caso aqui apresentado mostram que a terapia neural tem potencial relevante para sanar diversificadas disfunções orgânicas e até emocionais.
O caso relatado mostrou o bloqueio das aferências dolorosas sensibilizadas, que por meio da TN parece ter encerrado o ciclo vicioso de dor e ativação autonômica, permitindo a reorganização funcional.
Em concordância com a literatura, nenhuma intercorrência adversa foi observada nas aplicações, reforçando o perfil de segurança da procaína em baixas doses.
Os resultados deste relato de caso sugerem que a TN pode ser uma abordagem eficaz para alívio sustentado da cefaleia tensional crônica, com benefícios adicionais sobre sintomas associados como ansiedade e insônia.
No entanto, como se trata de uma única experiência clínica, ressalta-se a necessidade de estudos clínicos controlados e maior número de casos para entender mais sobre os mecanismos envolvidos na TN.
Conclusão
O presente relato de caso evidencia que a terapia neural foi capaz de proporcionar o alívio de cefaleia tensional crônica presente por longa data, após duas sessões de tratamento.
Foram observadas redução sustentada da dor e melhora concomitante da ansiedade e insônia, sem registro de efeitos adversos.
Esses resultados sugerem que a TN pôde interromper o ciclo vicioso de dor e tensão acumulada associado à DTM e ao estresse, reorganizando as vias nervosas envolvidas.
Portanto, a terapêutica foi eficaz neste caso específico, reforçando seu potencial como abordagem complementar em situações refratárias de cefaleia tensional crônica.
Estudos clínicos controlados são indicados para validar esses achados e esclarecer melhor os mecanismos envolvidos.
Profa. Dra. Janine Soares Camilo – Ph.D. em Medicina Tradicional Indígena (Naturopatia e Homeopatia) pela Erich Fromm University, bacharel em Psicologia pela Fatra – Faculdade do Trabalho, master em Microsemiótica Irídea, bacharel em Cosmetologia e Estética pela Unitri – Universidade Integrada do Triângulo e pós-graduada em Acupuntura pelo IPGU – Instituto de Pós-Graduação de Uberlândia e em Homeopatia pela Faculdade Inspirar.
Referências bibliográficas
Figueiredo, Naiara Oliveira et al. Cefaleias: Diagnóstico Diferencial e Abordagens Terapêuticas: Um estudo dos diferentes tipos de cefaleias, incluindo enxaqueca e cefaleia tensional, e suas opções de tratamento. Brazilian Journal of Implantology and Health Sciences, [S. l.], v. 5, n. 5, p. 262–277, 2023. Disponível em https://bjihs.emnuvens.com.br/bjihs/article/view/585. Acesso em 2 de out. 2025.
Fleckenstein, J.; König, M.; Banzer, W. Terapia neural para fascite plantar crônica em atletas: relato de caso e revisão da literatura. J Med Case Rep., v. 12, n. 1, p. 289, 2019. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC6102931/. Acesso em 10 de out. 2025.
Gonçalves, Bruna Aparecida Lima et al. Terapia Neural no tratamento de ruptura de tendão calcâneo comum canino: relato de caso. PubVet, v. 14, p. 135, 2020. Disponível em https://pdfs.semanticscholar.org/bc96/69f54d81e1edbf38cd21afbb7f464d7f1a3a.pdf. Acesso em 10 de out. 2025.
Gradinaru, Daniela et al. Procaína – O Controverso Candidato a Geroprotetor: Novas Perspectivas sobre seus Efeitos Moleculares e Celulares. Oxid Med Cell Longev. 2021. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC8349289/. Acesso em 10 de out. 2025.
Haller, Heidemarie et al. Liberação emocional e melhora dos sintomas físicos: uma análise qualitativa dos resultados e mecanismos autorrelatados em pacientes tratados com terapia neural. BMC Complement Altern Med., v. 18, n. 1, p. 311, 2019. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC6258402/. Acesso em 2 de out. 2025.
Kronenberg, RM; Ludin, SM; Fischer L. Caso grave de síndrome de dor pélvica crônica: recuperação após injeção de procaína no plexo vesicoprostático — relato de caso e discussão da fisiopatologia e mecanismos de ação. Case Rep Urol., v. 2018, p. 9137215, 2019. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC6038669/. Acesso em 10 de out. 2025.
Limeira, Vitória; Molina, Omar Franklin Tinoco. Inter-relação entre bruxismo, distúrbios internos da ATM e dor de cabeça por tensão muscular. Scire Salutis, v.12, n. 3, p. 308-316, 2022. Disponível em https://www.sustenere.inf.br/index.php/sciresalutis/article/view/7272/4291. Acesso em 03 de out. 2022.
Sillevis, Rob; Shamus, Eric; Moura Filho, Oseas. Efeitos da terapia neural com injeções de procaína a 1% na dor e no sistema nervoso autônomo em pacientes com dor cervical. J Rehab Pract Res, v. 1, n. 2, p. 111, 2020. Disponível em https://gexinonline.com/archive/journal-of-rehabilitation-practices-and-research/JRPR-111. Acesso em 3 de out. 2022.
Varão, Juliana Portela Duarte. A terapia neural no tratamento de dores crônicas da cabeça e pescoço. 2022. 108 f. Dissertação (Mestrado em Medicina Dentária). Escola de Saúde e Ciências Egas Moniz. Portugal, 2022. Disponível em https://comum.rcaap.pt/bitstreams/584aad9c-e1a0-46fe-b07f-71558ad5319f/download. Acesso em 10 de out. 2025.
Vinyes, David et al. Melhora da dor musculoesquelética crônica pós-ortodôntica após injeções de anestésico local na região trigeminal: uma série de casos. J Int Med Res., v. 51, n. 11, 2023. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC10686034/. Acesso em 2 de out. 2025.
Vinyes, David; Munõz-Sellart, Montserrat, Caballero, Teresa Garcia. Anestésicos locais como ferramenta terapêutica para pacientes pós-COVID-19: um relato de caso. Medicine (Baltimore), v. 101, n. 28, 2022. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC11132361/. Acesso em 10 de out. 2025.
Vinyes, David; Munõz- Sellart, Montserrat; Fischer, Lorenz. Uso terapêutico de anestésicos locais em baixas doses para dor, inflamação e outras condições clínicas: uma revisão sistemática de escopo. J Clin Med., v. 12, n. 23, p. 7221, 2023. Disponível em https://pmc.ncbi.nlm.nih.gov/articles/PMC10707454/. Acesso em 10 de out. 2025.

