A OMS (Organização Mundial de Saúde) tem como uma de suas diretrizes básicas em relação às medicinas tradicionais, integrativas e complementares o incentivo à elaboração de estudos e pesquisas que tragam evidências científicas sobre a eficácia e segurança na aplicação dessas práticas. Isso porque a OMS entende que o conhecimento científico gerado por essas pesquisas é base fundamental na estratégia de estimular a implementação dessas medicinas nos sistemas nacionais de saúde.
O mesmo acontece no Brasil, onde o Ministério da Saúde incentiva a realização de estudos científicos nessa área como ponto estratégico para o fortalecimento da aplicação das PICs no Sistema Único de Saúde (SUS).
Num sistema público de saúde em que as práticas integrativas e complementares estão institucionalizadas e já são ofertadas à população, como acontece no Brasil, a existência de um arcabouço de estudos e pesquisas ajuda a nortear e facilitar a tomada de decisões por parte dos gestores, dos profissionais e até mesmo dos usuários desses sistemas, no que se refere à segurança e eficácia ou efetividade de uma determinada abordagem ou recurso terapêutico.
E, de fato, é possível constatar que a produção e publicação de pesquisas científicas sobre as medicinas tradicionais, complementares e integrativas vem realmente crescendo. Mas, além da quantidade, é preciso pensar também na qualidade desses estudos.
Sendo assim, cabe perguntar: quais seriam as melhores abordagens em pesquisa e desenhos de estudos para avaliar se uma terapia integrativa ou complementar é capaz de promover um efeito específico ou não?
O ideal da eficácia e a realidade da efetividade
O primeiro e importante passo para responder à questão acima é fazer distinção entre os conceitos de eficácia e efetividade terapêutica. Enquanto a eficácia pode ser entendida como um efeito específico resultante de uma intervenção em um ambiente ideal, a efetividade refere-se a esse efeito num contexto de vida real.
Essa é uma questão que já vem sendo analisada e discutida há algum tempo por grandes pesquisadores na área das medicinas tradicionais, complementares e integrativas, como por exemplo Claudia M. Witt. E o que eles recomendam é que, em se tratando de pesquisas relativas a essas medicinas, o termo correto a ser usado é investigação da “efetividade” da intervenção e não da eficácia.
O desafio de se realizar estudos científicos em medicina integrativa impõe algumas restrições e cautela para os pesquisadores. Quando se fala que o ensaio clínico é o padrão-ouro para estudos de eficácia, é preciso estar ciente de que pesquisar a eficácia de um medicamento alopático é diferente de pesquisar a efetividade de um tratamento não farmacológico, como os exercícios terapêuticos, as práticas corporais, massagens, etc. Ou seja, uma terapia integrativa promove um efeito terapêutico benéfico num contexto de vida real de um paciente e do dia a dia dos serviços médicos.
Sendo assim, normalmente, aplicam-se estudos pragmáticos com características diferentes das de pesquisas de eficácia. Os critérios de elegibilidade dos participantes, por exemplo, são mais amplos. Além do paciente possuir o diagnóstico daquela condição específica de saúde a ser estudada, com sinais e sintomas estabelecidos, ele pode apresentar outros agravos e problemas associados ou estar passando por cointervenções, ou seja, por outros tratamentos. E nem por isso será excluído do estudo, porque na vida real é assim que acontece. O paciente que busca atendimento em um serviço de saúde costuma ter uma serie de comorbidades e realizar diversos tratamentos, que é o que se chama de abordagem multimodal.
As diferenças entre os estudos de efetividade e de eficácia aparecem também em relação aos protocolos de intervenção e ao desfecho dos casos estudados.
Nas pesquisas de efetividade, os protocolos são semipadronizados e não fechados. Segue-se um referencial teórico, mas permite-se uma individualização na intervenção, que é uma característica básica nas medicinas tradicionais e integrativas.
Da mesma forma, ao contrário do que ocorre nas pesquisas de eficácia, em que os desfechos dos casos são predominantemente comprovados por meio de testes laboratoriais, com base em inúmeros marcadores e voltados para a doença, nos estudos pragmáticos, os desfechos da intervenção são centrados no paciente, com indicadores como autopercepção de intensidade da dor, nível de qualidade de vida, presença de sintomas depressivos, etc.
E a validade externa dos estudos pragmáticos, ou seja, a possibilidade de sua generalização, também é mais ampla. Os resultados obtidos possuem maior capacidade de extrapolação para a população.
Fatores de confusão
Outro importante aspecto a ser levado em conta quando se abordam os estudos em medicina complementar e integrativa é a presença de fatores de confusão. No dia a dia dos serviços de saúde e da prática clínica, o simples fato do paciente chegar com uma queixa e depois apresentar uma melhora mostra que aconteceu uma mudança de desfecho naquela situação, mas não indica necessariamente que o tratamento foi efetivo. Isso porque existe uma série de fatores que podem levar a pessoa à melhora independentemente do tipo de intervenção que foi aplicada pelo profissional médico.
Dentre esses fatores de confusão, encontram-se, por exemplo, a evolução da própria história natural da doença, a regressão à média após um período de agudização do problema de saúde, o viés de memorização por parte do paciente, o efeito Hawthorne, em que a pessoa muda de comportamento quando sabe que está sendo avaliada, o efeito-placebo e outros.
Para controlar esses confundidores e, assim, determinar a efetividade da intervenção integrativa ou complementar de interesse, é preciso que no estudo ela seja comparada com alguma outra abordagem diferente. Para isso, a opção mais comum é o uso de tratamentos inativos (placebos e terapias simuladas) ou até mesmo de tratamentos ativos convencionais que já são aplicados no dia a dia do serviço de atendimento. Se nessa comparação, a intervenção em questão mostrar um efeito específico, poderá então ser considerada efetiva.
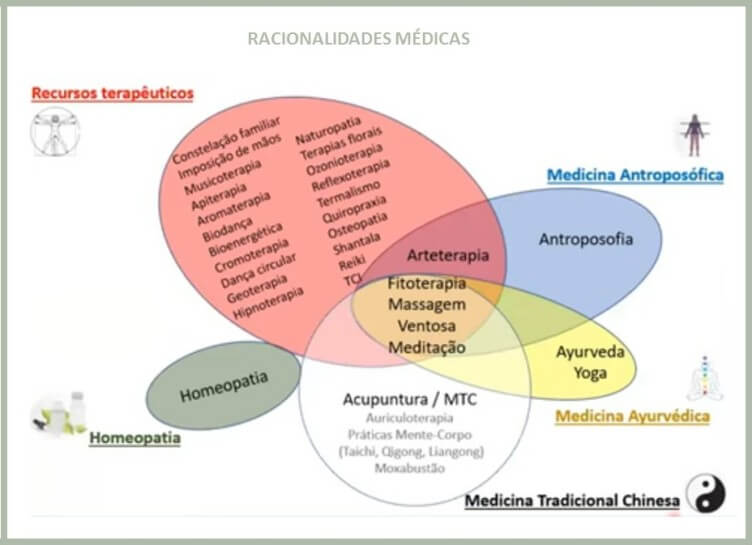
Sistema médicos complexos e seus modelos teóricos
Outro ponto importante a ser observado no desenho de estudos clínicos sobre medicinas tradicionais e integrativas diz respeito ao sistema médico complexo que forma o arcabouço (modelo) teórico que fornece os paradigmas e dá embasamento ao tipo de intervenção que se quer analisar.
A acupuntura, por exemplo, é uma forma de terapia exclusiva da medicina tradicional chinesa. Entretanto, fitoterapia, massagem, ventosa e meditação são intervenções que estão presentes tanto na medicina chinesa quanto em outros modelos teóricos (racionalidades médicas).
É essencial que o pesquisador indique qual é o referencial teórico que está embasando a intervenção a ser estudada e a formulação de hipótese de pesquisa. Para que haja uma avaliação adequada da terapia em questão, os elementos desse referencial teórico precisam ser levados em consideração na definição dos critérios de elegibilidade e aplicados durante a realização do protocolo de intervenção.
Inclusão na CID-11
No caso das medicinas tradicionais, integrativas e complementares, o fato de se levar em conta o referencial teórico que dá embasamento à prática é tão fundamental que esse aspecto foi incluído na revisão da Classificação Internacional de Doenças. A partir de 2022, a CID-11 contará com um capítulo sobre diagnósticos nas medicinas tradicionais asiáticas. Esses padrões diagnósticos (estabelecidos na CID) seguirão os padrões sindrômicos de cada referencial teórico em questão.
A inclusão na CID-11 mostra como a explicitação do referencial teórico é um fator que precisa ser sempre observado e valorizado quando se abordam medicinas tradicionais, integrativas e complementares.
Esse reconhecimento e validação por parte da OMS responde também às necessidades dos sistemas nacionais de saúde em que a aplicação dessas terapias já está institucionalizada, como é o caso, por exemplo, do Brasil, onde profissionais do SUS (Sistema Único de Saúde) ofertam esses procedimentos.
E estimula ainda a realização de novos estudos científicos, cujos critérios de elegibilidade não vão precisar estar restritos única e exclusivamente às categorias de “doença” definidas pela racionalidade biomédica convencional.
Bottom-up vs. top-down
As pesquisas de eficácia e as pesquisas pragmáticas utilizadas em medicina integrativa diferem também em relação à abordagem: buttom-up (de baixo para cima) ou top-down (de cima para baixo).
Nas pesquisas convencionais sobre medicamentos utiliza-se a abordagem buttom-up, em que o ponto de partida é a descoberta de uma substância, cujo mecanismo de ação pretende-se avaliar, passando-se pelo estudo em populações saudáveis e doentes, até chegar à generalização dos resultados para toda a população.
Já, nas medicinas tradicionais e complementares, preconiza-se que a abordagem de estudo deva ser top-down. Isso porque a necessidade de pesquisa já surge em um contexto de prática clínica, em países de onde essas medicinas são originarias, como China e Índia por exemplo, e naqueles em que há serviços de saúde que ofertam essas práticas. Sabe-se então que se trata de um tratamento real e já aplicado. Sendo assim, a pesquisa tem que vir de cima para baixo, buscando entender o contexto, modelo teórico, pressupostos e filosofia envolvidos, até chegar à avaliação de segurança e efetividade do sistema analisado ou mesmo de eficácia de um procedimento terapêutico isolado, buscando a compreensão dos mecanismos de ação dos recursos aplicados e a possível explicação dos resultados do ponto de vista neurobiológico.

O paradoxo da eficácia
À medida que as pesquisas sobre medicinas tradicionais, integrativas e complementares vão avançando e seus referenciais teóricos vão sendo incluídos nos desenhos de estudos, é possível notar o surgimento de um fenômeno que é denominado como o “paradoxo da eficácia”.
Ele ocorre quando, mesmo não havendo uma diferença entre o tratamento integrativo real e o tratamento-placebo, ambos são superiores em resultado e produzem um efeito total maior do que o tratamento convencional.
Isso mostra novas possibilidades para os pacientes e para os sistemas de saúde.
O paradoxo da eficácia pode ser observado, por exemplo, nos resultados obtidos no estudo intitulado Manual acupuncture versus sham acupuncture and usual care for prophylaxis of episodic migraine whitout aura: multicentre, randomised clinical trial, publicado em 2020, no The BMJ. Esse estudo, realizado com 150 participantes, alta qualidade metodológica e baixo risco de viés, mostra que tanto o efeito da acupuntura quanto o do tratamento-placebo foram superiores ao efeito do tratamento convencional. Resultados: redução do número médio de dias com dor em um ciclo de quatro semanas – efeito com aplicação de acupuntura (- 3,9), efeito com tratamento-placebo (- 2,2) e efeito do tratamento convencional (- 1,4).
Baseadas em evidências
A existência de evidências científicas e de recomendações quanto à utilização das medicinas tradicionais, integrativas e complementares já é uma realidade, como se vê nos exemplos citados a seguir.
As Evidence-Based Guidelines do Heathcare Improvement Scotland, que pertence ao sistema nacional de saúde britânico, recomenda, em grau elevado, o uso de acupuntura.
A guideline do ACP (American College of Physicians) indica a realização de tai chi chuan, yoga, meditação e acupuntura para casos de dor lombar.
Dentre os oito recursos não farmacológicos recomendados pelo The Lancet para situações de dor lombar crônica, quatro são práticas integrativas e complementares.
As diretrizes para tratamento de cervicalgia constantes do OPTIMa (Ontario Protocol for Management Collaboration) recomenda a prática de exercícios de chi kung e yoga.
O NICE (National Institute for Health and Core Excellence) indica a aplicação de práticas integrativas e complementares para o manejo de cefaleia e enxaqueca.
A guideline da EULAR (European League Against Rheumatism) recomenda acupuntura, tai chi chuan, yoga e mindfulness no manejo de doenças reumáticas.
O American College of Rheumatology também inclui, dentre as diretrizes para tratamento de outras condições reumáticas (artrite de joelho), as práticas corpo e mente, como tai chi chuan e, em menor grau, a acupuntura.
Resumo
Para a realização de pesquisas científicas com foco em medicinas tradicionais, integrativas e complementares é indicada a realização de ensaios clínicos controlados e pragmáticos, que avaliem a efetividade (e não a eficácia) do tratamento em questão.
É muito importante considerar o referencial teórico do sistema médico complexo (racionalidade médica) que dá embasamento à terapia que está sendo analisada, já que modificações na dosagem, na frequência de aplicação, etc. podem alterar o estado de efetividade dessa terapia em comparação com o tratamento-placebo ou tratamento convencional.
Texto elaborado com base em apresentação feita pelo Prof. Dr. Bernardo Diniz Coutinho, no webinar Pesquisa em saúde integrativa: panorama global e a formação de redes de pesquisadores, organizado pelo Cabsin – Consórcio Acadêmico Brasileiro de Saúde Integrativa e Elsevier Pesquisa, em novembro de 2020.
O Prof. Dr. Bernardo Diniz Coutinho é coordenador do Grupo de Atenção Integral e Pesquisa em Acupuntura e Medicina Tradicional Chinesa (GAIPA) do Departamento de Fisioterapia da Universidade Federal do Ceará.

